引言
1例无呼吸系统基础病的49岁女性患者,肺部影像学表现为面积不大的左下肺局限性肺炎,却因Ⅱ型呼吸衰竭需要反复插管呼吸机辅助通气,抗感染治疗后不仅无明显改善反而影像学稍有进展,出现感染性休克的表现,到底是什么疾病?本文带你抽丝剥茧,寻找真相。
患者经抗感染治疗及反复插管,最终气管切开呼吸支持……病情无改善且愈发严重,曾因胡言乱语等精神症状被送精神病院治疗
患者是一名49岁中年女性,长年在家务农。因「反复发热、咳痰,憋喘50余天,机械通气半月」于2021年3月7日急诊入院。问诊过程中了解到,患者既往体健,由咳嗽、咳痰、憋喘起病,继而出现发热,经抗感染治疗及反复插管最终气管切开呼吸支持,但患者不仅病情没有改善,反而愈来愈重,且曾因胡言乱语等精神症状被送至当地精神病院治疗……严重而复杂的临床症状到底是肺炎还是合并其他系统,如神经系统所致?
患者现病史:
2021年1月9日,患者感冒后出现咳嗽、咳粘稠黄痰,憋喘,伴有乏力,于当地卫生室输「消炎药」(具体不详)治疗10余天,原有症状进一步加重,出现发热,体温最高达39℃,不伴有寒战。1月24日,患者于当地某二甲医院呼吸科住院治疗,给予「左氧氟沙星、哌拉西林他唑巴坦」抗感染,甲强龙抗炎等治疗,但病情进一步加重,2月1日出现Ⅱ型呼吸衰竭,气管插管接呼吸机辅助呼吸,此后低氧血症和CO2潴留改善。2月8日拔除气管插管,无创呼吸机辅助通气,第二天(腊月二十八)家人以临近春节为由要求出院回家。
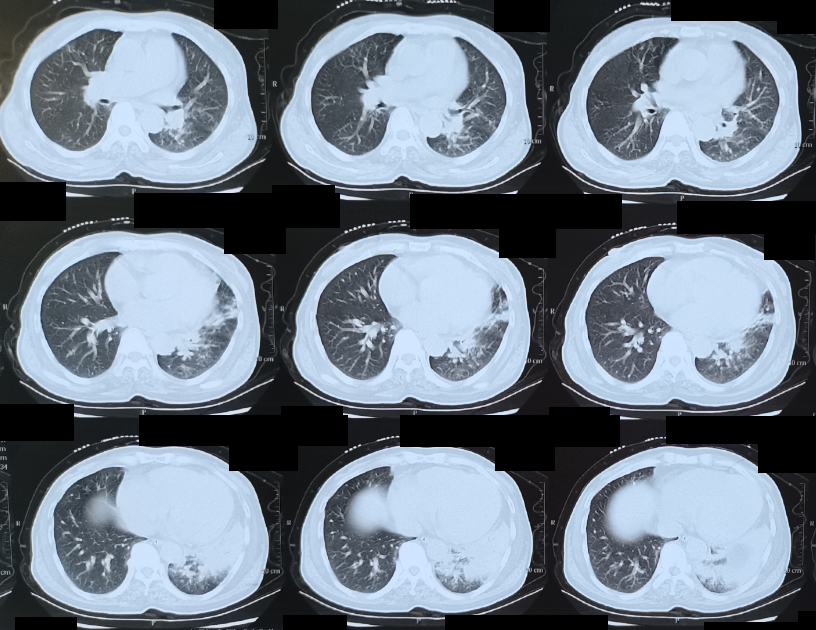
图1:2021-01-24胸部CT
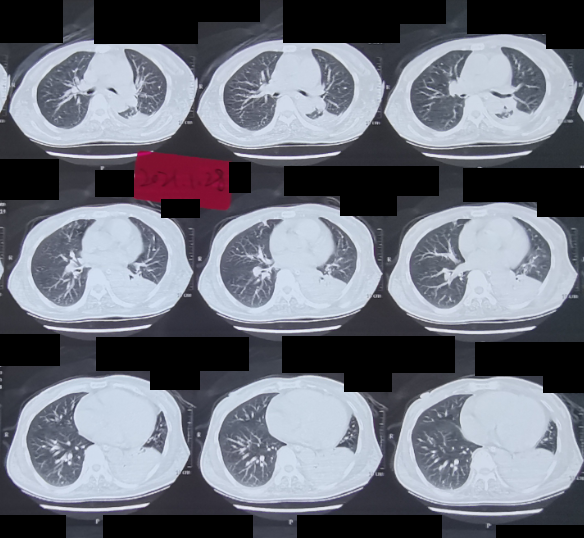
图2:2021-01-28胸部CT
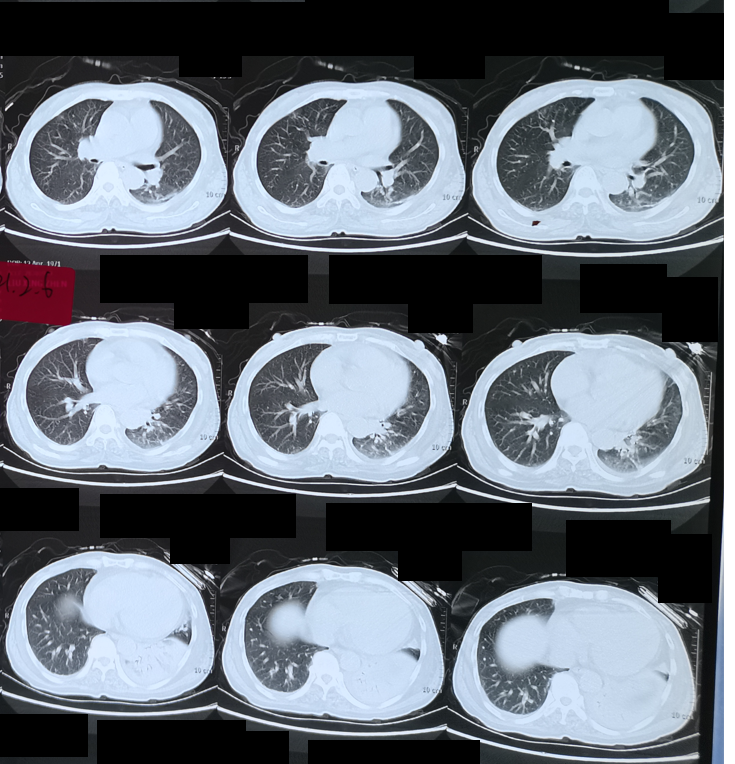
图3:2021-02-06胸部CT
Fi O2 0.29,无创呼吸机辅助通气 IPAP 12cmH2O EPAP 4cmH2O。

图4:2021-02-08出院前血气分析
出院后患者咳嗽、咳痰、憋喘等症状进一步加重。2月15日上午,因胡言乱语,行为异常被家人送至当地精神病院,当日下午出现小便失禁,呼之不应,无恶心呕吐,无肢体抽搐、牙关紧闭等。第二天送至当地某三甲医院急诊科,查血气分析Ⅱ型呼吸衰竭,复查胸部CT示左肺实变吸收,右肺出现新发病变。颅脑CT示未见明显异常,重症肌无力谱、自身免疫性脑炎抗体检测(-)。结合患者既往史及本次检查结果,当地医院排除神经肌肉病变,诊断为Ⅱ型呼吸衰竭,再次给予气管插管接呼吸机辅助通气,此后转至ICU住院。期间多次行床旁气管镜检查,肺泡灌洗液培养结果示:耐药鲍曼不动杆菌,抗生素由哌拉西林他唑巴坦改为头孢哌酮舒巴坦、莫西沙星、伏立康唑。2月25日患者感染重,咳痰无力,脱机困难,行气管切开。
2月28日,患者病情进一步加重,出现血压下降,应用升压药物维持血压90/50mmHg水平。3月4日转至我院急诊科,给予头孢哌酮舒巴坦、替加环素抗感染。

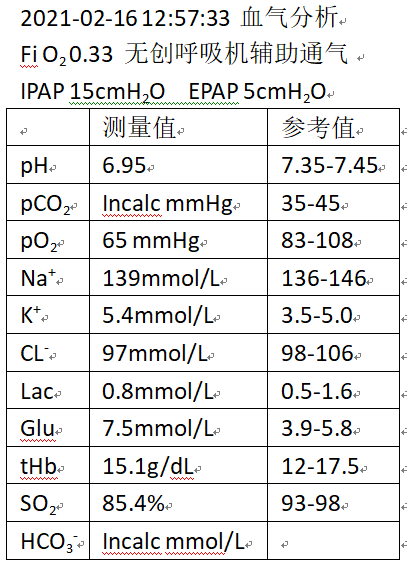
图5:2021-02-16血气分析
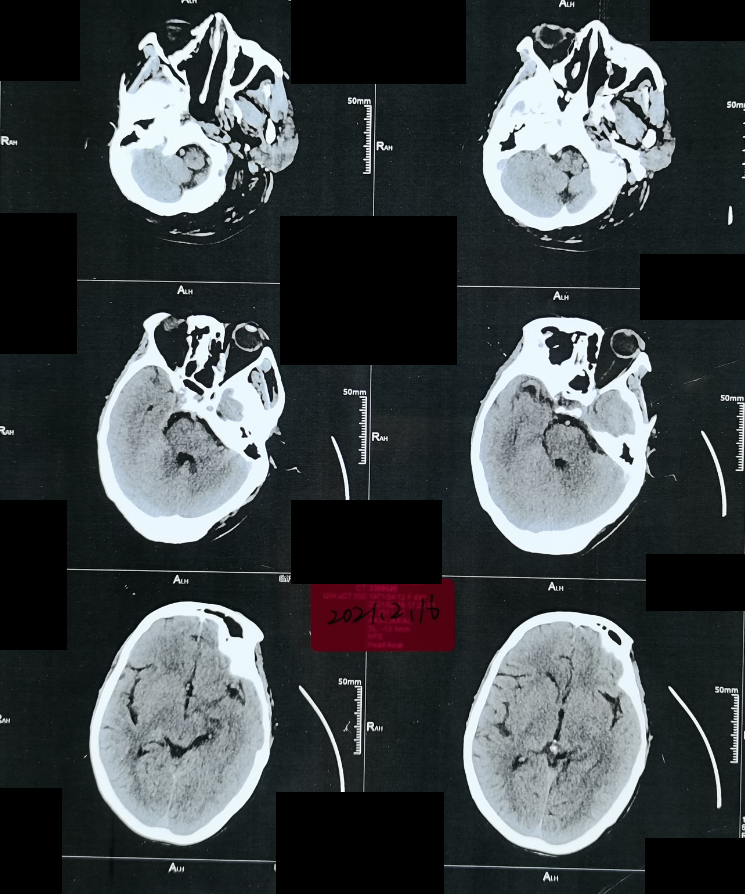
图6:2021-02-16颅脑CT
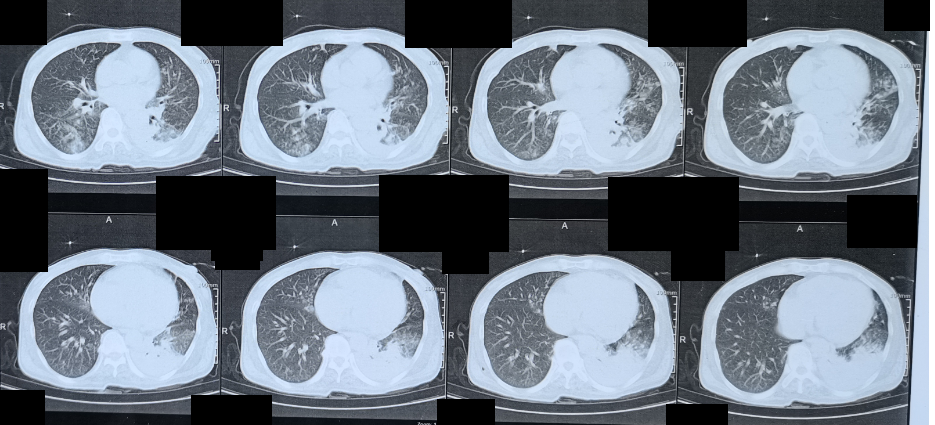
图7:2021-02-16胸部CT

箭头标示处为右肺新发病变
抗感染治疗为何无效?为何反复Ⅱ型呼衰?精神症状是二氧化碳潴留原因还是颅内感染所致?……面对重重疑虑下一步如何进行?
患者既往史:卵巢囊肿术后13年,腰椎间盘突出病史10余年。个人史:生于重庆,因结婚到现居地。婚育史:适龄结婚,育有1子,体健。家族史:父母及妹妹均体健,否认家族遗传病史。
体格检查:T38.4℃ P 142次/分 R 18次/分 Bp 90/55mmHg。中年女性,镇静状态,神志清,精神差,可配合简单指令动作。气管切开状态,双肺呼吸音粗,可闻及广泛湿啰音。心率142次/分,律齐,各瓣膜听诊区未闻及病理性杂音。双下肢无凹陷性水肿。四肢肌力Ⅲ级,肌张力正常,双侧腹壁反射、肱二、三头肌反射、膝、跟腱反射正常,巴氏征(-),脑膜刺激征(-)。
入RICU时:气管切开持续呼吸机辅助通气,A/C模式,f 18次/分,Pi 20cmH20, Fi02 100% SpO2 90%左右 PaO249.7mmHgP 142次/分,泵入去甲肾上腺素约0.3ug/kg·min,血压80-90/40-50mmHg
辅助检查:(2021-03-04)
血常规:WBC 14.52*109/L,NEU% 82.9%,Hb 94g/L
肝功:γ-谷丙酰基转肽酶 196IU/L,碱性磷酸酶263IU/L,谷草转氨酶63IU/L
IL-6:174.5pg/ml
PCT:2.85ng/mL
D-Dimer:5.91ug/mL
入院诊断
1.重症肺炎 Ⅱ型呼吸衰竭 肺性脑病
2.脑炎?
3.休克原因 感染性休克?肺栓塞?
4.心力衰竭
5.肝功能不全
6.高血压病
7.腰椎间盘突出
8.卵巢囊肿术后
鉴别诊断
1、脑炎
支持点:患者起病时发热,有精神症状
不支持点:查体没有颈项僵直等相应的颅脑感染体征,当地医院颅脑CT未见异常。
如需确诊需进一步行脑脊液检查。
2、重症肺炎
支持点:呼吸初起发病以呼吸系统症状咳嗽、咳痰、发热等为主。胸部CT提示多肺叶浸润。
不支持点:重症肺炎常以I型呼衰多见,但该患者起病时即出现2型呼吸衰竭,且难以纠正。胸部CT示病变虽多肺叶,但较局限,病原菌仅培养出鲍曼不动杆菌,似乎无法解释患者目前病情。
总结该病例特点
1、中年女性,反复发热、咳痰、憋喘,伴有胡言乱语等神经精神症状
2、3次住院,历时50余天,治疗效果不佳
3、Ⅱ型呼吸衰竭,反复气管插管,最终气管切开,抗感染治疗效果不佳,病情进行性加重,出现血压下降。
对于一个既往体健的中年女性,初起临床变现为社区获得性肺炎,抗感染治疗、甚至后期加用抗真菌药物后并没有好转,实在有太多疑问。首先,断断续续抗感染治疗2月患者病情不仅没有减轻,反而加重,原因在哪里?是最初没有覆盖病原体,还是在后续的治疗中继发的特殊病原菌感染?第二,胸部CT表现是较局限的肺炎,但肺炎所致呼吸衰竭大多是Ⅰ型呼吸衰竭,该患者为何反复出现Ⅱ型呼吸衰竭?后者多见于通气功能障碍,该患者此次患病前并没有相关病史;第三,患者治疗过程中出现的精神症状是二氧化碳潴留的原因,还是颅内感染所致?第四,低血压休克是重症肺炎所致感染性休克还是有其他因素所致,如肺栓塞?
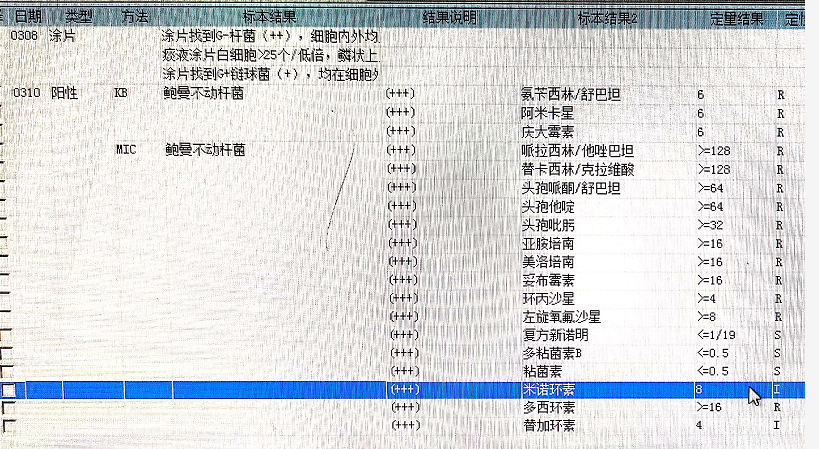
患者入院后持续发热,体温最高39.7℃,查血白细胞及中性粒细胞均升高,多次痰培养结果示广泛耐药鲍曼不动杆菌。行床旁支气管镜,镜下可见双侧支气管内大量黄色粘稠分泌物,给予充分吸引并灌洗,吸引物送检痰培养+药敏,灌洗液送检mNGS。测序结果示:鲍曼不动杆菌、纹带棒杆菌、人类疱疹病毒7型、粘液奈瑟菌、巨细胞病毒。
入院后应用替加环素+舒普深治疗,但至第2天体温仍无下降,提示感染未控制,将抗生素改为多粘菌素E,应用后第2天体温即降至正常范围,此后未再升高,停用升压药物后血压在100/70mmHg水平,提示患者入院前的休克为感染性休克。治疗3天后患者体温、白细胞及降钙素原逐渐恢复正常。床旁胸片提示炎症吸收。应用8天后改为替加环素+复方新诺明,最后改为邦达。3月26日复查胸部CT炎症明显吸收。
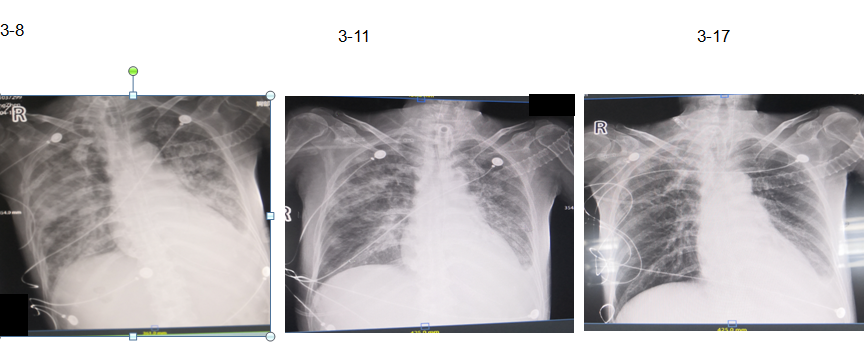
图8:痰培养+药敏结果(多次均一致)
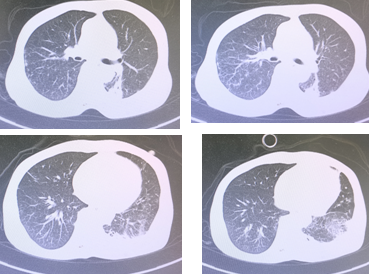
图9:治疗过程中床旁胸片的演变
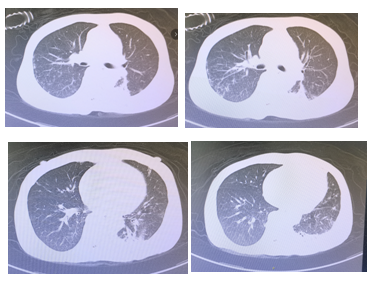
图10:2021-03-26胸部CT

图11:2021-04-10胸部CT
详问病史线粒体病浮出水面……这种病可累及多器官,从单独的骨骼肌或中枢神经系统到多系统器官损伤,临床表现多样,易误诊
入院后床旁心脏彩超提示肥厚性梗阻性心肌病,给予营养心肌等相关治疗。患者心电图无典型SⅠQⅢTⅢ表现,心脏彩超示右室不大,平均肺动脉压约30mmHg,肺动脉CT无法完成,暂不考虑有肺栓塞。
通气支持方面,随着病情的好转,呼吸机的氧浓度逐渐下调,至3月27日(入院20天后)改为无创呼吸机辅助通气。PaCO2此后在正常范围或稍高,患者再也没出现精神症状,考虑入院前的精神症状可能是肺性脑病所致。
针对入院时的主要问题,我们迅速组织了全院多学科会诊,神经内科、感染科、重症监护室、心内科、影像科等专家共同讨论。认为患者肺炎的诊断是确定成立的,但需要排除神经系统疾病导致的呼吸肌肉受累所致Ⅱ型呼吸衰竭。
详细追问患者病史,患者自幼觉得活动后乏力,体型偏瘦,农活劳作等较少,查体四肢肌力Ⅲ级,行床旁肌电图检查见可疑肌源性损害(三角肌轻压缩/平均运动单位时限较窄)。进一步行肌肉活检病理的苏木素-伊红(HE)染色示:肌纤维大小明显不等,小纤维多呈圆形、多边形,可见较多散在分布的嗜碱性肌纤维,多条肌纤维内有嗜碱性空泡;改良Gomori三色(MGT)染色:可见破碎红纤维,约占15%,偶见边缘空泡;还原型辅酶Ⅰ四氮唑还原酶(NADH)染色:部分肌纤维肌膜下深染,可见1条涡轮样肌纤维,偶见虫噬样肌纤维;细胞色素C氧化酶(COX)染色:可见70余条酶活性缺失肌纤维,约占10%;高碘酸Schiff反应(PAS)染色:肌纤维内糖原含量未见增多;琥珀酸脱氢酶(SDH)染色:可见较多破碎样棕褐色肌纤维,未见SDH深染的血管;SDH/COX染色:可见大量蓝纤维;三磷酸腺苷酶(ATP)染色:两型纤维均有萎缩,Ⅰ型纤维优势(图12)。一代测序分析发现,患者外周血样本中携带线粒体DNA(Mitochondrial DNA,mtDNA)A3243G点突变,突变率66%(图13)。
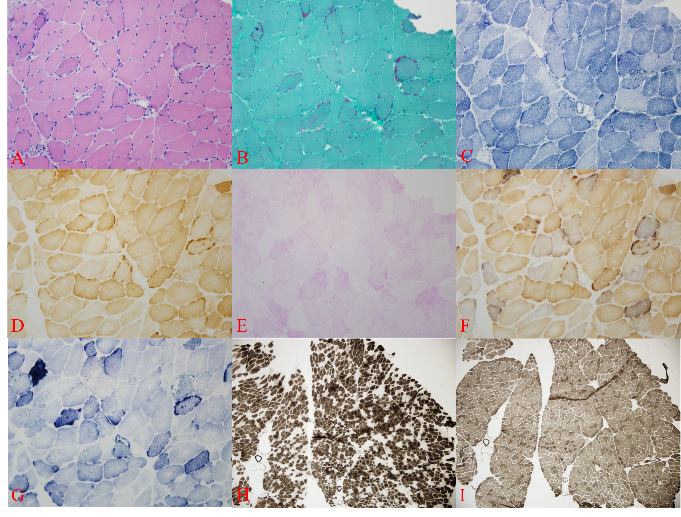
图12:肌肉活检病理
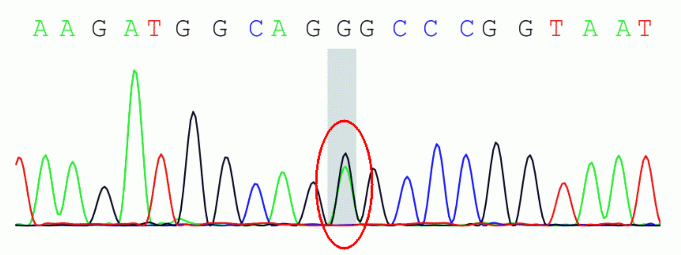
图13:chrM:3243存在A3243G突变
患者进一步颅脑CT和脑电图筛查未见明显异常,结合既往无卒中样发作病史,最终诊断为线粒体肌病。给予大剂量艾地苯醌、辅酶Q10、左旋肉碱、精氨酸、牛磺酸、维生素B1和维生素B2治疗。经治疗,患者逐渐脱机,四肢肌力逐渐恢复。同时辅以生物反馈疗法、肌肉康复训练等治疗,患者病情明显好转,于2021年4月16日出院回当地医院继续康复治疗,间断应用无创呼吸机,至5月停用。出院4月后,患者已能下地行走,生活可自理。
线粒体病是遗传缺陷引起线粒体功能异常,致使ATP合成障碍,能量来源不足导致的一组异质性病变。线粒体病可累及多个器官,从单独的骨骼肌或中枢神经系统到多系统器官损伤,临床表现多种多样。线粒体肌病是主要累及骨骼肌系统的一组线粒体病,临床症状包括运动轻度不耐受、易疲劳、肌无力、肌痛、血清肌酸激酶轻度升高以及横纹肌溶解症等。该患者此次肺炎加重了肌肉本身乏力或无力,进而导致低通气呼吸障碍。此外,有学者推测,线粒体肌病患者的脑干中枢神经系统抑制通气反应可能是是线粒体肌病所致Ⅱ型呼吸衰竭的原因。
该例患者复杂曲折的诊治过程提醒呼吸科医生,Ⅱ型呼吸衰竭的诊断和鉴别诊断,除慢阻肺等常见病外,应重视其他原因,如神经肌肉系统疾病引起。当临床表现、辅助检查与初步诊断不完全相符时,需抽丝剥茧,找到疾病表象背后隐藏的真相,同时,应重视多学科协作在重症、复杂疾病中的价值。
参考文献
1. Parikh S, Goldstein A, Koenig MK, et al. Diagnosis and management of mitochondrial disease: a consensus statement from the Mitochondrial Medicine Society. Genet Med. 2015;17(9):689-701.
2. Pan X, Wang L, Fei G, et al. Acute Respiratory Failure Is the Initial Manifestation in the Adult-Onset A3243G tRNALeu mtDNA Mutation: A Case Report and the Literature Review. Front Neurol. 2019;10:780.
3.袁云.中国神经系统线粒体病的诊治指南[J].中华神经科杂志,2015,48(12):1045-1051.
4.Barohn RJ, Clanton T, Sahenk Z, et al. Recurrent respiratory insufficiency and depressed ventilatory drive complicating mitochondrial myopathies. Neurology. 1990;40(1):103-6.
5. DiMauro S, Gurgel-Giannetti J. The expanding phenotype of mitochondrial myopathy. Curr Opin Neurol. 2005;18(5):538-42.
专家介绍

王得翔
医学博士,山东大学齐鲁医院呼吸与危重症医学科 主治医师;山东省医学会变态反应学分会肺功能学组 副组长;山东省医师协会变态反应学分会 委员;山东省医师协会呼吸病学分会慢阻肺学组 委员;山东省预防医学会过敏疾病防治分会 委员;山东省老年医学学会呼吸病学分会 委员。

李玉
山东大学齐鲁医院呼吸与危重医学科,主任医师,博士生导师;内科中心副主任;山东省抗癌协会常务理事;山东省抗癌协会中西医分会主任委员;山东省医药教育协会肺癌专业委员会名誉主委;山东省医师协会呼吸分会副主任委员;山东省医师协会呼吸介入分会副主任委员;山东省医学会呼吸分会副主任委员;山东省中西医结合协会呼吸分会副主任委员;山东省抗痨协会呼吸分会副主任委员。



