推荐语
20余年前,该患者就屡屡产生活动后胸闷气促的症状,每次发作超过3个月;近日,患者开始痰中带血、日常生活明显受限。
在外院进行抗感染治疗后,患者病情无明显缓解,遂于四川大学华西医院就诊,经种种检查与抗感染、对症支持治疗后,患者体温一度恢复正常,却再一次出现发热,患者再次发热的原因会有哪些?下一步检查结果如何?
这一病例又带给了临床医生怎样的启发?
且看四川大学华西医院呼吸与危重症医学科的李晓欧、杜鑫淼、王茂筠医生是如何对此病例进行分析、讨论与总结的:
病例情况
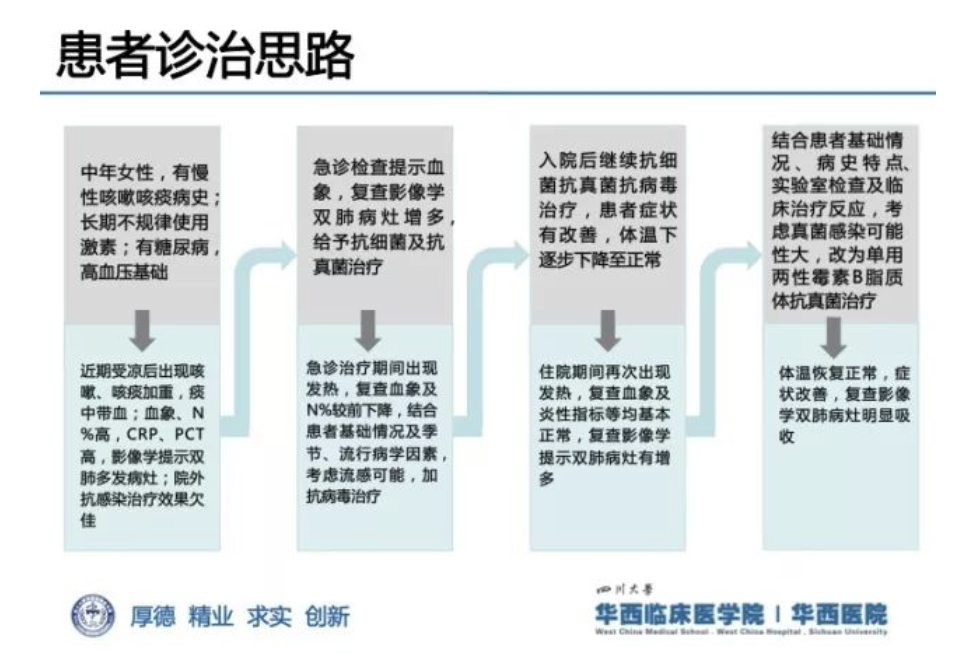
朱某某,女,49岁,汉族,因「反复咳嗽、咳痰、气促20余年,加重2周有余,咯血1周有余」于2018年1月15日入院。
20余年前,患者受凉后出现咳嗽、咳痰,痰多为白色泡沫痰,感活动后胸闷、气促,上述症状反复发作,秋冬季节明显,每次发作超过3个月,中、重度体力活动明显受限,长期不规律服用「地塞米松、氨茶碱、咳特灵」等药物治疗。
2周多前,患者受凉后再次出现咳嗽、咳黄脓痰,感活动后胸闷、气促,伴头晕头痛、乏力、上腹胀痛、胸痛,以右侧明显,呈阵发性针刺样疼痛,咳嗽时加重、伴双下肢水肿,不伴发热、恶心呕吐、腹泻、肌痛、流涕鼻塞、咽痛等不适。
1周多前,患者出现痰中带血,鲜红色,量约10~20ml/天,感呼吸困难较前加重,洗漱等日常生活明显受限,遂就诊于当地某医院,痰真菌涂片查见「霉菌」,行胸部CT提示双肺散在斑片影,给予抗感染治疗后病情较前无明显缓解(具体用药不详),遂入我院急诊科。自患病以来,患者精神、食欲、睡眠差,大小便未见异常,体重无明显下降。
发现血糖升高3年,最高血糖28mmol/L,间断服用「二甲双胍、瑞格列奈」治疗,血糖控制差(具体不详)。因双眼视力下降,于当地医院行「双眼白内障」手术,仍诉双眼视物仍模糊,近年有双下肢麻木等不适。发现血压升高3月,最高血压不详,服用「氨氯地平及坎地沙坦」降压,未监测血压。3个多月前「左下肢膝关节外伤」病史,未治疗;否认传染病、过敏、输血、手术史;否认饮酒、吸烟史;月经生育史无特殊。家族中一兄因乙肝肝硬化去世,一姐一弟一妹无特殊。有大量家禽密切接触史(家中饲养1000余只鸡,未见异常)
患者在外院的部分检查结果
2018年1月4日
血常规:WBC 5.69x10^9/L,NEUT% 94.5 %,Plt 87x10^12/L,HGB 94 g/L ;
血生化:ALB 33 g/L,AST 34 IU/L,ALT 55 IU/L,TBIL 15.5mmol /L,DBIL 8.9 mmol/L;
凝血功能:FDP 4.05 mg/L,D-DIMER 1.07mg/l FEU;
血肿瘤标志物:阴性;
心脏彩超:主动脉硬化;左心室收缩功能正常,舒张功能减低;腹部彩超:未见确切异常;
胸部CT:双肺多发斑片、结节影,心脏少增大,双侧胸膜增厚。

患者因外院抗感染治疗后病情较前无明显缓解,遂于我院就诊,我院急诊检查结果如下
2018年1月11日
血常规:WBC 12.82x10^9/L,NEUT%85.0%,RBC 3.19x10^12/L,HGB 96 g/L,LYMPH% 3.0 %;
血生化:ALB 30.3 g/L,GLU 8.91 mmol/L,TG 2.93 mmol/L,ALP 106 IU/L;
心肌标志物及BNP:Myo 71.77 ng/ml,PRO-BNP 941 pg/ml,TPN-T 20.7 ng/L;
凝血功能:D-DIMER 4.44 mg/l FEU;
床旁血气:pH7.513 , PO2 73.5 mmHg(氧合指数270),PCO2 32.7mmHg,Lac2.0mmol/L,BE2.03mmol/L,HCO3 -25.7mmol/L;
心电图 :窦性心动过速;
心脏彩超:心脏结构及血流未见明显异常,左室收缩功能测值正常(EF67%);
胸部CT :双肺多发斑片、结节及片团影,边界不清,右主支气管及下叶分支内片絮影,感染可能大。纵隔内淋巴结增多,部分稍增大。心脏稍增大,心包少许积液。双侧胸膜增厚。扫及脂肪肝征象。
胸部CTPA:左肺上叶部分团片影内血管影稍增多、增粗,胸部主要大血管未见明显动脉瘤及夹层征象,肺动脉及其分支造影剂充盈情况良好,管腔内未见确切充盈缺损征象。
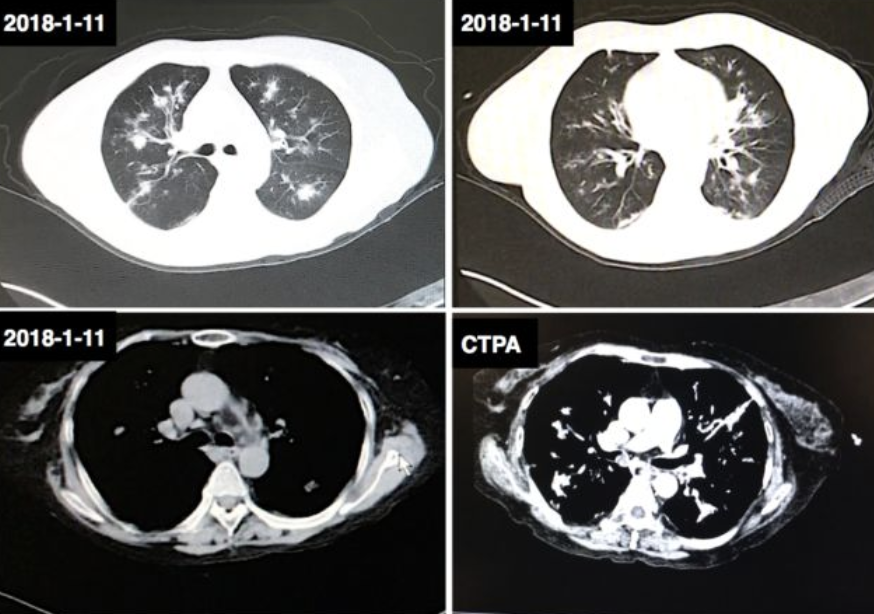
急诊诊治经过
急诊科考虑患者双肺肺炎细菌合并真菌感染,AECOPD,给予莫西沙星、泰能、伏立康唑抗感染,祛痰、解痉平喘、止血、补充白蛋白、控制血糖等对症支持治疗,患者在治疗第二日出现发热,体温最高38.8℃,不伴鼻塞、流涕、肌痛、寒颤,咳嗽、咳痰气促症状较前无明显缓解。
患者初步诊断
- 双肺肺炎(细菌+真菌)
- 慢性阻塞性肺疾病急性加重期
- 肺源性心脏病
- 2型糖尿病 糖尿病周围神经病变 糖尿病视网膜病变
- 高血压I级 高危
- 中度贫血
- 肝功异常
- 低白蛋白血症
患者第一次发热,原因需考虑什么?
发热是呼吸科医生最常遇见的临床症状,根据发热性质的不同,可以分为感染性发热与非感染性发热。前者常由于细菌、真菌、病毒、支原体、衣原体、螺旋体、立克次体及寄生虫等造成的急慢性全身或局部感染引起,而非感染性发热最常见于血液系统疾病,变态反应及结缔组织病,以及实体肿瘤,少部分病人见于理化损伤(热射病、手术、创伤、烧伤),神经源性发热及甲亢、组织坏死、痛风等原因。
为明确诊断及进一步治疗,患者收入我院,入院后进一步检查
查体:T:38.2℃,P:135次/分,R:23次/分,BP:117/87mmHg,精神萎靡,呼之能应,对答切题,急性病容,皮肤巩膜无黄染,全身浅表淋巴结未扪及肿大。颈静脉正常,心界不大,心律齐,各瓣膜区未闻及杂音。胸廓桶状,双侧呼吸动度对称,双肺叩诊呈过清音,双肺呼吸音降低,双肺闻及中量哮鸣音及散在湿罗音。腹部平坦,全腹软,无压痛及反跳痛,腹部未触及包块。肝脾肋下未触及,双肾未触及。双下肢无水肿。
2018年1月13日
辅助检查:血常规:WBC 9.67x10^9/L,NEUT% 92.3%, RBC 3.10x10^12/L,HGB 92 g/L,Plt 122x10^12/L,LYMPH% 6.2 %;CRP 382.00 mg/L;PCT 0.33ng/ml;
结核检测:血沉、血结核抗体(-);
TORCH:CMV-IgG 82.10 U/mL,HSV1-2-IgG 11.20 Index ;
EB-DNA 2.81E+01 copies/mL,CMV-DNA 1.11E+01 copies/mL;
输全:HIV、梅毒(-);乙肝表面抗体、e抗体、核心抗体(+);
真菌:G 15.34ng/ml,GM 0.34 GMI;
甲流乙流病毒抗原检测(-);
呼吸道13种病毒:甲型流感病毒阳性,腺病毒阳性,甲流H1N1(2009)阳性,乙型流感病毒阳性;
多次痰涂片:少G+链球菌,较多G-杆菌,查见少量似酵母样菌;
多次痰培养:未见异常;
3次血培养:未见异常。
入院诊断
- 双肺肺炎(细菌+真菌+病毒)
- 慢性阻塞性肺疾病急性加重期
- 肺源性心脏病
- 2型糖尿病 糖尿病周围神经病变 糖尿病视网膜病变
- 高血压I级 高危
- 中度贫血
- 慢性乙型病毒性肝炎
- 低白蛋白血症
入院后如何进行药物治疗
1、呼吸道隔离、接触隔离
2、抗感染:停用莫西沙星、泰能
给予奥司他韦75mg bid po
特治星4.5g q8h ivgtt
伏立康唑200mg q12h ivgtt
3、对症支持治疗:祛痰、解痉平喘、止血、控制血糖\补充白蛋白、保肝等

诊治出现新情况:调整方案后患者体温一度恢复正常,却又一次出现发热,患者再次发热的原因会有哪些?下一步检查结果如何?
1、血常规:WBC 3.21x10^9/L,NEUT%63 % ,RBC 3.10x10^12/L,HGB 88 g/L,Plt 249x10^12/L,LYMPH% 17 %;CRP 382.00 mg/L;PCT 0.13ng/ml;肺炎衣原体IgG 64.20 RU/mL (+)、支原体IgG/IgM(-);血TB-IGRA、痰TB-RNA(-);肺孢子菌核酸定性(-);呼吸道13种病毒转阴;CMV-DNA,EB-DNA(-);
2、血真菌G:268.5ng/ml,血GM 0.52 GMI;痰真菌荧光染色查见菌丝(痰荧光真菌结果:查见隔菌丝,菌丝呈珊瑚状,菌丝分支呈锐角,疑似曲霉菌菌属);痰培养:两次海藻希瓦菌(对泰能、特治星敏感)(补充说明:海藻希瓦菌属于非发酵菌群,一般为条件致病菌,常见于动物粪便中),一次白色念珠菌 混丛,少。

3、免疫:补体C3 1.8000 g/L,ANA、ENA、ASO、CCP、ANCA(-);T亚:CD4 28.90 %,CD8 45.00 %,CD4/CD8比值0.64
4、甲功:T3 0.89 nmol/L,FT3 2.17 pmol/L,TSH 47.99 nmol/L;
5、HbA1c:9.5 % ;
6、肿瘤标志物:阴性;
7、纤支镜检查:左上叶支气管较多脓性分泌物,纤支镜吸出后见左侧各级支气管粘膜光滑,管腔通常,右侧未见异常。纤支镜刷片见白色念珠菌,脱落细胞未见异常,肺泡灌洗液 GM试验 0.68 GMI;
8、淋巴结彩超:双侧颈部、双侧锁骨上区、双侧腋窝及腹股沟区未见异常;
9、复查胸部CT:双肺多发病灶较前明显增多。
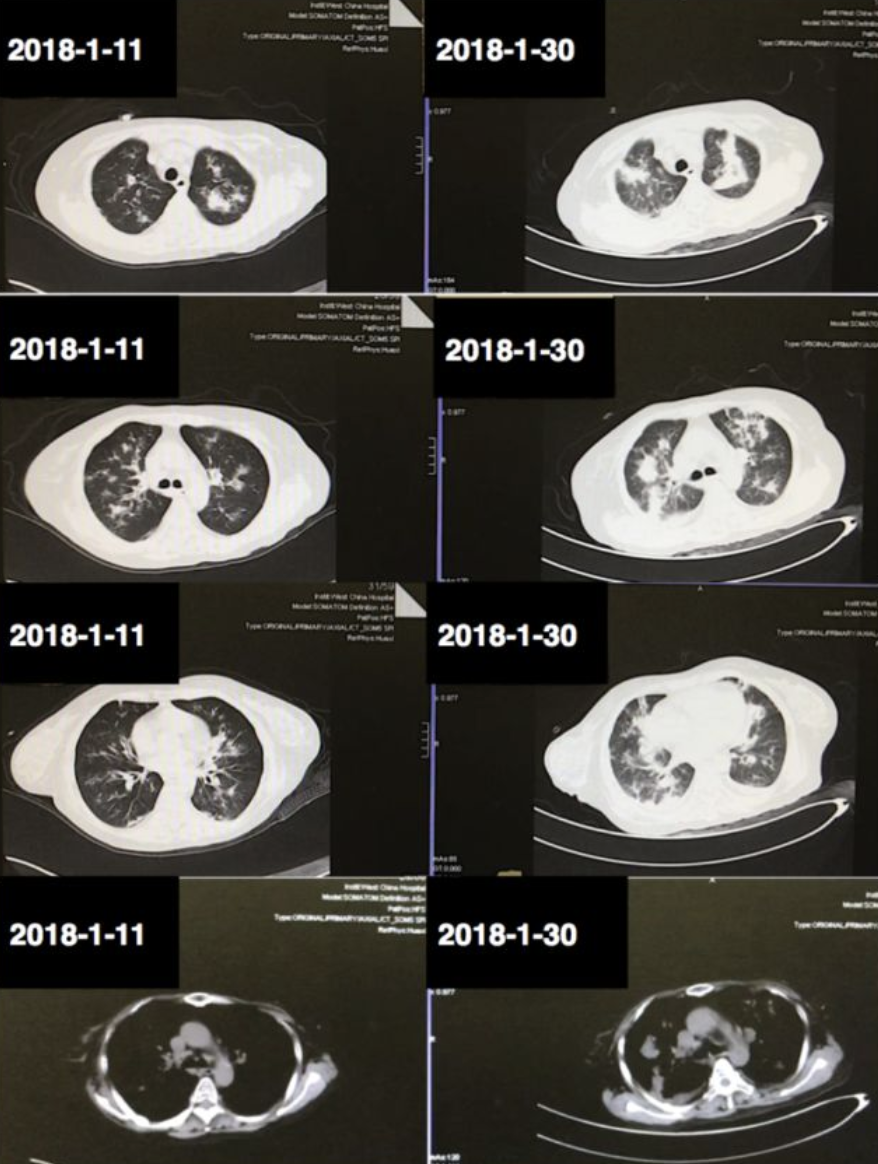
治疗方案如何调整?
治疗思路:
患者的WBC从急诊的较高降低至正常,NEUT%从90%下降至63%,此时PCT也从0.33持续下降至0.13,呼吸道病毒转阴,提示细菌、病毒以及炎性指标在好转。
另一方面,血G、GM、痰培养、痰荧光染色、肺泡灌洗液GM、刷片、以及影像学证据均提示肺部病灶的增多与本来的真菌感染进展有关,而伏立康唑无效可能与真菌耐药有关、也不排除毛霉菌感染。
因此重新调整治疗方案:
2018年1月30日停用了特治星及伏立康唑,单用两性霉素B脂质体抗真菌治疗。
治疗后反应:
两性霉素B脂质体治疗20天后自觉咳嗽、咳痰、气促明显好转,体温高峰逐渐下降至正常,复查真菌G、GM试验较前下降。
复查胸部CT,双肺病灶较前明显吸收。

后续治疗方案:
目前两性霉素B脂质体累计剂量0.7g,转回当地医院,继续两性霉素B脂质体抗真菌治疗,总治疗时间6~12周,定期随访。
出院诊断
- 双肺肺炎(细菌+真菌+病毒)
- 侵袭性肺真菌病
- 慢性阻塞性肺疾病急性加重期
- 肺源性心脏病
- 2型糖尿病 糖尿病周围神经病变 糖尿病视网膜病变
- 高血压I级 高危
- 中度贫血
- 慢性乙型病毒性肝炎
- 低白蛋白血症
讨论
患者第一次发热的原因?
诊治思路
每年9月至次年3月为流感高发季节,2017年入冬以来,我国南北方省份流感活动水平上升较快,流感监测结果显示,流感样病例就诊百分比和流感病毒检测阳性率均显著高于过去三年同期水平。

患者具有慢性呼吸系统疾病、糖尿病,为流感易感人群,需引起警惕,根据相关病毒检测阳性,我们考虑患者第一次发热与感染流感病毒相关。
患者第二次发热的原因?
诊治思路:
当调整治疗方案后,患者体温一度恢复正常,再次发热时,进一步检查结果提示血象、PCT、炎性指标较前好转,病毒转阴,但血真菌G、GM、纤支镜BALF GM值明显升高,痰培养、痰真菌荧光染色、纤支镜刷片均查见真菌,影像学提示双肺病灶的增多且形态提示真菌可能性大,以上证据均提示患者的肺部基础疾病可能在流感后加重,且病原菌指向肺部真菌感染,因此考虑患者第二次发热与此次本病进展相关,临床诊断侵袭性肺真菌病。
1、侵袭性肺真菌病及侵袭性曲霉菌病相关概念:

2、血清学及肺泡灌洗液中 GM试验的意义:

3、纤支镜检查在侵袭性曲霉菌病诊断中的价值:

4、侵袭性曲霉菌病的推荐治疗方案及补救方案:

总结
该病例是临床上常见病例,并不是很复杂,但是,在该患者的诊治过程中,需要运用各种临床技能,包括病史的分析和归纳、挑选出有用的信息;选择合适的治疗方案;当患者病情发生变化时,如何进行分析和调整治疗方案;现有检查手段越来越多也越来越精准,但如何应用辅助检查来印证我们的判断,回归临床思维,抽丝剥茧,以不变应万变,是呼吸临床医生在学习过程必须的技能。
作者介绍






