第六部分 CTEPH篇
一、2019年《欧洲急性肺栓塞诊断和治疗指南》
肺栓塞(PE)远期后遗症
大多数PE患者在急性发作后的最初几个月内充分治疗后,肺动脉血管床会恢复通畅,因此,这部分PE患者不需要常规进行CT肺动脉造影(CTPA)影像学随访。然而其他PE患者血栓会残留并机化,其中少数患者会进展为慢性血栓栓塞性肺动脉高压(CTEPH)。CTEPH是一种潜在可危及生命的血管阻塞性疾病。CTEPH发病的罕见性与急性PE数月后出现持续性呼吸困难或机体生理机能减退的病例之多形成鲜明对比。因此,急性PE发病后有效随访策略的目标应该是:1)向持续症状性PE患者提供适当的医疗照护;2)向患者提供进一步诊察策略和特定治疗方案,及早发现CTEPH。
肺栓塞后持续性症状和功能受限
过去十年的队列研究结果显示,急性PE发病后6个月到3年,常存在持续性或进行性加重的呼吸困难和机体生理机能减退的表现。不同研究中,在6个月随访时表示自身健康状况比PE初诊时恶化的患者比例变化范围较大,大致在20%到75%之间。以下基线数据和检查结果可作为PE发病后长期随访时劳力性呼吸困难的预测因素:高龄、心肺共存疾病、高身体质量指数(BMI)、吸烟史、高肺动脉收缩压(PASP)和出院时肺血管阻塞程度。
最近,一项前瞻性队列研究纳入了2010年至2013年间5家加拿大医院的100名患者,并对他们进行了为期一年的随访。多达47%的患者存在最大有氧运动耐量减低,定义为心肺运动试验(CPET)中最大耗氧量(peak VO2)<预测值的80%。这一功能指标减低与患者健康相关生活质量、呼吸困难评分明显恶化以及6分钟步行距离显著减少存在相关性。进行性活动耐量和生活质量下降的独立预测因素包括:女性、较高的BMI、肺部疾病史、发病10天内超声心动图显示PASP升高和基线CTPA显示肺动脉主干直径增宽。值得注意的是,无论患者是否存在peak VO2减低,随访时肺功能检查和超声心动图结果大部分在正常范围内。
较早和较近的队列研究表明,肌力减退,特别是超重和心肺并发症患者的肌力减退,是急性PE后呼吸困难和活动受限的主要原因。这也意味着,在大多数肺栓塞病例中,生理机能减退似乎并不能单纯地归因于「大块」残余血栓,或进行性肺动脉高压和右室功能障碍。基于大量患者开展的前瞻性研究可能有助于更好地识别急性PE后功能和/或血流动力学受损的预测因子,及其对后续随访策略的潜在意义。目前没有强烈证据表明急性肺栓塞早期溶栓治疗可作为肺栓塞长期后遗症的预防措施。
慢性血栓栓塞性肺动脉高压
1、流行病学、病理生理学、自然病史
CTEPH是机化的血栓长期阻塞肺动脉导致血流重新分布和肺微血管床重构的一种疾病。据报道症状性肺栓塞2年后CTEPH累积发病率为0.1%~9.1%,转诊偏倚、缺乏早期症状、难以从CTEPH患者的症状中鉴别急性肺栓塞导致了巨大的发病率误差。
CTEPH的特点是肺动脉血栓机化导致肺动脉机械性阻塞,从而引起肺血管床超负荷。 加上来自体动脉的侧枝循环供应闭塞的肺动脉下游,进一步加重微血管重构,导致PVR进行性升高。 正是由于这一复杂的病理生理学,影像学所发现的机械阻塞程度和血流动力程度并不存在相关性,在没有复发肺栓塞的情况下,血流动力学也会出现恶化。
既往有两项研究评估了CTEPH患者未行手术治疗的生存率,肺动脉平均压>30mmHg与不良预后相关,这一点与特发性肺动脉高压类似。
一项国际注册登记研究报道75%的CTEPH患者有急性肺栓塞病史。 相关风险和合并症包括易栓症,尤其是抗磷脂抗体综合征、凝血因子Ⅷ水平升高、癌症、脾切除史、炎症性肠病、房室分流、长期静脉通路和装置感染(比如起搏器植入)。
慢性血栓栓塞性肺动脉高压的危险因素和诱因

CTEPH=慢性血栓栓塞性肺动脉高压;CTPA=CT肺动脉造影;DVT=深静脉血栓形成;LV=左心室;PE=肺栓塞;PH=肺动脉高压;RV=右心室。
2、临床表现和诊断
诊断CTEPH有难度,由于缺乏特异性,用于预测或除外CTEPH的计算模型应用受到限制。一项国际注册登记研究显示患者确诊的中位年龄为63岁,没有性别差异,儿童患者罕见。早期CTEPH的临床症状和体征无特异性或没有征象,只在晚期表现出右心衰竭征象。因此早期诊断CTEPH仍具有挑战,在专业诊疗中心,从症状出现到确诊的中位时间是14个月。当表现有症状时,CTEPH的临床症状可能和急性肺栓塞或肺动脉高压相似,后期CTEPH患者发生水肿和咯血更常见,而晕厥则在肺动脉高压中常见。
CTEPH的诊断是基于充分抗凝至少3个月后的表现,以此区别急性肺栓塞。 要求V/Q扫描存在灌注不匹配的患者经右心导管测得的肺动脉平均压≥25mmHg且肺动脉楔压≤15mmHg。 CTEPH在多排螺旋CT血管造影或传统的肺血管造影的征象包括环状狭窄、网状病变、次全闭塞和慢性完全阻塞。
有些患者虽然有症状,但在静息状态下肺血流动力学可能表现正常。这部分患者在排除了其他可引起活动耐力下降的病因后应诊断慢性血栓栓塞病(chronic thromboembolic disease,CTED)。对于没有肺动脉高压的慢性血栓栓塞患者可能有手术治疗或介入治疗的指征,应在CTEPH转诊中心进行评估。英国一家转诊中心对1019例患者实施了肺动脉内膜剥脱术(pulmonary endarterectomy,PEA),其中42例患者静息时没有肺动脉高压,但术后显示其功能改善。
平面V/Q扫描是诊断CTEPH首选影像学方法,其诊断敏感性为96%-97%,特异性为90%-95%。SPECT评估段水平肺动脉的敏感性可能不及V/Q扫描,但SPECT不会遗漏临床相关的CTEPH患者。相比CTEPH,动脉性肺动脉高压和肺静脉闭塞病有时也会表现异常不匹配的灌注缺损,但通常非肺动脉段分布。
CTPA是广泛用于诊断CTEPH的方法,但不能作为独立除外CTEPH的检查。新的诊断方法包括双能CT,能同时评估肺动脉的通畅性和肺灌注,但会增加患者辐射剂量。肺血管磁共振成像不如CT。锥形束CT、血管镜、血管内超声和光学相干断层显像用于介入治疗时显示病变特征而不是诊断。胸部高分辨率CT扫描可能有助于CTEPH的鉴别诊断,可发现肺气肿、支气管或间质性肺病、肺梗塞、血管和胸壁畸形。灌注不匹配表现出的马赛克征在CTEPH较常见,也可见于≤12%的其他原因所致的肺动脉高压患者。CTEPH的鉴别诊断应该包括肺动脉炎、肺动脉肉瘤、瘤栓、寄生虫(包虫病)、异物栓塞、先天性或获得性肺动脉狭窄。
3、手术治疗
外科PEA术是可手术CTEPH患者的首选治疗。不同于急性肺栓塞的外科血栓切除术,CTEPH治疗需要在双肺动脉中膜层上进行真正意义的内膜剥脱,操作要求深低温和间断停循环,无需脑灌注。目前手术的住院死亡率低至4.7%,在大的手术中心甚至更低。术后大多数患者症状明显缓解,血流动力学接近正常水平。由于外科操作和围手术期管理的复杂性,PEA手术应在专业中心开展。是否进行手术需要多学科组成的CTEPH团队来做决定,团队人员应包括PEA经验丰富的外科专家、介入影像学专家或心脏病专家、在肺血管影像方面经验丰富的放射科专家以及肺动脉高压临床专家。CTEPH团队应该进行确诊、评估慢性血栓阻塞的手术可行性(手术可操作性)、考虑相关并发症的风险(内科可操作性)。CTEPH患者能否手术由多种因素决定,不易标准化。与患者的状态、手术团队的专业操作以及可用资源有关。常用标准包括术前纽约(NYHA)心功能分级,主干、叶、段肺动脉血栓的外科可及程度。高龄本身不是手术的禁忌证,也没有血流动力学标准或右心室功能不全的指标不能PEA手术。
国际CTEPH注册登记研究纳入了27个中心679例手术或非手术患者评估长期预后,手术患者3年生存率为89%,非手术患者3年生存率70%。死亡率与NYHA心功能分级、右心房压力、癌症病史有关。这一前瞻性研究显示手术患者的长期预后优于非手术患者。其他与死亡率相关的因素有肺动脉血管扩张药的桥接治疗、术后肺动脉高压、外科手术并发症和额外的心脏手术,非手术患者的合并症,包括冠心病、左心衰竭、慢性阻塞性肺疾病。最近有研究提示外科手术后肺动脉平均压≥38mmHg和PVR≥425dyn•s•cm-5是预后不良的决定因素。
推荐术后ECMO作为PEA中心的标准治疗。术后早期再灌注水肿可能要使用V-A ECMO,严重的残余肺动脉高压可能需要用ECMO过渡到紧急肺移植。PEA术后患者应在CTEPH中心进行随访以除外残余肺动脉高压或复发,应至少在术后6-12个月进行一次血流动力学评估。
4、球囊肺动脉成形术
过去10年,球囊肺动脉成形术(balloon pulmonary angioplasty,BPA)出现并成为不能外科手术CTEPH患者的一种有效治疗方法。BPA可以对外科手术不可及的亚段阻塞肺血管进行扩张。BPA是一个逐步渐进的过程,要求多次手术(通常是4-10次)。这对于所有灌注不足的肺段都是必要的,但受每次操作的造影剂负荷和辐射剂量限制。由于肺动脉系统的复杂性和个体差异远超过其他血管,因此寻找远端肺动脉要求专业技术。并发症包括再灌注肺损伤和导丝、球囊损伤导致肺内出血、咯血。通常出血会自然停止,但有时必须使用球囊短期压迫近端穿孔部位进行止血,少数患者需要行血管栓塞止血。轻度低氧血症较为常见,可通过氧疗纠正。很少需要机械通气或ECMO。
最新发表的注册登记研究纳入了日本2004年至2013年在7个中心BPA术的249例患者,平均年龄61.5岁,结果显示在结束BPA治疗周期后,肺动脉平均压从43mmHg下降到24mmHg,对196例患者进行右心导管随访后发现这一结果仍不变。36%的患者出现并发症,包括肺损伤18%、咯血14%、肺动脉穿孔2.9%。BPA术后30天死亡率是2.6%,1年的生存率是97%。
BPA主要治疗不能行外科手术的患者,也可用于PEA术后残余肺动脉高压的补充治疗。对PEA术后当天仍使用ECMO的不稳定患者实施「拯救性」BPA操作可能是有效的。
5、药物治疗
治疗CTEPH的合适药物有抗凝药、利尿药,心衰或低氧血症的患者可进行氧疗。在成功实施了PEA或BPA术后,推荐终身口服维生素K拮抗剂类抗凝药。尚未有数据显示NOACs的有效性和安全性。
CTEPH的微血管病变为使用动脉性肺动脉高压药物进行经验治疗提供了依据。根据现有研究,对不能手术的患者和PEA术后残余肺动脉高压的患者进行CTEPH靶向药物治疗是合理的。目前为止,利奥西胍(一种口服的可溶性鸟苷酸环化酶激动剂)是唯一获批治疗不能手术的CTEPH患者或术后存在残余肺动脉高压的患者。一项纳入261例不能手术的CTEPH患者或术后存在残余肺动脉高压的患者进行的前瞻性随机试验显示,利奥西胍显著提高6分钟步行距离和降低PVR。一项纳入157例同类型患者的研究发现,内皮素拮抗剂波生坦在血流动力学显示了阳性结果,但对于改善活动耐力和主要观察终点并没有影响。对于不能手术的CTEPH患者,另一种内皮素拮抗剂马西替坦在临床Ⅱ期研究中显示,相比安慰剂,马西替坦显著改善PVR和6分钟步行距离。目前利奥西胍已进入有效性和安全性验证试验:1)对可行PEA患者作为一种桥接治疗;2)与BPA手术进行对比。
总的来说,进行药物RCT研究的CTEPH患者的临床恶化尚不清楚。而且没有具备手术指征同时合并禁忌证或拒绝手术治疗患者的药物治疗数据。推荐超说明书联合应用获批治疗动脉性肺动脉高压药物治疗存在严重血流动力学障碍的CTEPH患者,但目前为止相关前瞻性数据仍然有限。
对于急性肺栓塞后存在明确的血栓后阻塞但右心导管证实静息状态没有肺动脉高压的有症状的CTED患者,不需要进行靶向药物治疗。
急性肺栓塞患者随访策略
建议急性肺栓塞发病后3-6个月评估呼吸困难或功能受限的持续性(或有无新发症状)及严重程度,检查有无VTE复发,肿瘤,抗凝治疗后出血的可疑征象。呼吸困难程度可以采用医学研究会呼吸困难量表或WHO功能分级进行评估。
在持续性呼吸困难或生理机能减退的患者,经胸超声心动图(TTE)可作为进一步评估(慢性)肺动脉高压或CTEPH可能性的手段。超声心动图提示肺动脉高压高度可能,以及肺动脉高压中度可能合并NT-proBNP升高或CTEPH危险因素/诱发因素的患者应该考虑进行V/Q显像检查。
如果V/Q显像发现与通气不匹配的灌注缺损,建议转诊到肺动脉高压或CTEPH专业诊疗中心进行进一步的诊治。如果V/Q显像结果正常而患者症状缺乏合理解释,患者或许需要进行心肺功能运动试验(CPET)。CPET若发现peak VO2降低,则建议进一步随访,CPET还有助于确定肺功能康复、运动或减肥计划的合理人选。CPET在可疑CTEPH患者以及合并左心疾病和/或其他呼吸系统疾病的患者诊治过程中或有帮助;在这类患者中,CPET可以帮助确定主要的限制因素,从而为治疗策略确定优先次序。
肺栓塞长期后遗症的随访策略和诊断流程

对于急性肺栓塞后3-6个月随访无呼吸困难及功能受损但存在明确CTEPH风险因素/诱发因素的患者,需进一步随访观察并告知在症状出现时需及时就诊。
除以上建议的筛查和诊断措施外,还应基于各国卫生系统提供的设施及条件提供肺栓塞后综合护理模式。这一模式需要具有一定资质的护师,多学科医师在院前及院内的共同合作,适合每家医院能力的标准化的诊疗策略,以及综合全科与医院之间的双向转诊制度。这一机制确保了临床专家与治疗师之间顺利转换,提供持续便捷的护理、信息及患者教育,尊重患者、家属及社会环境的偏好。在这一层面,以护师为主导的随访模式在急性冠脉综合征、基本照护为基础的慢性疾病管理及以社区为基础的自我照护管理中已经初见成效。患者随访期间,有资质的护师会筛查VTE复发及治疗并发症的症状、体征,并评估患者药物治疗的依从性。护师通过行为框架和动机性访谈与患者合作,以识别并纠正相关危险因素(如戒烟、节食、加强体育活动和锻炼等)。此外,护师可帮助提升自我管理能力,包括使用弹力袜,安全范围内增加活动量,以及提高对复发、并发症等相关症状的认识等。
急性肺栓塞后随访推荐意见

心肺运动试验;CT=计算机断层扫描;CTEPH=慢性血栓栓塞性肺动脉高压;PE=肺栓塞;PH=肺动脉高压;V/Q=核素通气/灌注(肺显像)。
二、2018年《中国肺血栓栓塞症诊治和预防指南》
CTEPH是以肺动脉血栓机化、肺血管重构致血管狭窄或闭塞,肺动脉压力进行性升高,最终导致右心功能衰竭为特征的一类疾病,是急性PTE的一种远期并发症,属于肺动脉高压的第四大类,也是潜在可以治愈的一类肺动脉高压。
CTEPH的诊断
CTEPH最常见的症状是活动后呼吸困难,呈进行性加重,运动耐量下降,其他症状包括咯血、晕厥等。随着病情进展,可出现肺动脉高压和右心衰竭征象,如口唇发绀、颈静脉怒张、P2亢进、下肢水肿,甚至出现胸腔和腹腔积液等。
CTEPH的诊断标准为:经过3个月以上规范抗凝治疗后,影像学证实存在慢性血栓,右心导管检查平均肺动脉压(mPAP)≥25 mmHg,且除外其他病变,如血管炎、肺动脉肉瘤等。
对于临床疑诊或超声心动图检查提示肺动脉高压的患者,可经过进一步检查可明确CTEPH的诊断,影像学检查在CTEPH的诊断中具有至关重要的作用。所有肺动脉高压患者均应通过影像学检查确定是否为CTEPH,包括核素V/Q显像、CTPA以及肺动脉造影检查。
1. 肺V/Q显像:V/Q显像对CTEPH诊断的敏感度>97%,目前被公认为CTEPH的首选筛查方法,如V/Q显像阴性,可基本排除CTEPH。CTEPH患者V/Q显像的典型表现为多个肺段分布的与通气显像不匹配的灌注缺损。
2. CTPA:直接征象包括机化的栓子部分或完全阻塞肺动脉分支,表现为肺动脉内偏心性附壁充盈缺损、肺动脉闭塞、血管腔内线状影或网状纤维化等。间接征象包括肺动脉高压、右心增大与肥厚、体循环侧枝供血增加、肺通气与灌注不匹配导致的马赛克征象以及肺梗死灶等。
3. 右心导管和肺动脉造影检查:对于准确评估CTEPH栓塞程度、监测血流动力学指标和治疗方案选择均具有重要意义。
总体而言,肺V/Q显像通常作为CTEPH诊断的首选筛查手段,肺动脉造影和右心导管检查是CTEPH影像学诊断和手术评估的「金标准」,CTPA对段以下病变敏感性差,但对于判断近端栓塞的病变部位、程度、手术评估以及鉴别诊断均有重要价值。
CTEPH的治疗
CTEPH的治疗包括基础治疗、手术治疗、药物治疗和介入治疗,基础治疗主要包括长期抗凝治疗、家庭氧疗、间断应用利尿剂和康复治疗等。
抗凝治疗可预防VTE复发及肺动脉原位血栓形成,防止栓塞病变的进一步加重,对于CTEPH患者推荐终生抗凝治疗。
CTEPH外科手术治疗即肺动脉血栓内膜剥脱术(PEA)是目前CTEPH患者最主要的治疗方法,不少CTEPH患者可经手术而达到治愈标准;所有CTEPH患者均需评估手术治疗的可能性,有手术指征的CTEPH患者应该尽快进行PEA术,不应该延迟。
介入治疗:部分无法行PEA的CTEPH患者,可试行球囊肺动脉成形术(BPA)治疗,BPA手术有可能改善患者症状和血流动力学指标,手术的主要并发症为肺血管损伤和再灌注肺水肿。
内科药物治疗是CTEPH综合治疗方案中的关键部分,包括抗凝治疗、改善右心功能的治疗。新型靶向治疗药物的开发使不能手术治疗的CTEPH出现新的希望,新型治疗药物包括前列环素类药物、内皮素受体拮抗剂、磷酸二酯酶-5抑制剂、可溶性鸟苷酸环化酶受体激动剂等。
【推荐意见】
1.疑诊CTEPH患者:
(1)推荐首选肺V/Q显像作为筛查方法,阴性可基本除外CTEPH【1B】。
(2)V/Q显像阳性,建议进一步行CTPA【1C】、右心导管和肺动脉造影【1B】。
2.确诊CTEPH患者:
(1)若无抗凝禁忌,推荐终生抗凝治疗【1B】。
(2)推荐进行手术评估,如能手术,首选PEA【1C】。
(3)无法行PEA或术后存在残余肺动脉高压,建议应用靶向药物治疗【2B】。
(4)无法行PEA或术后存在残余肺动脉高压,如具备专业技术条件,建议介入治疗【2C】。
【推荐意见说明】
手术是治疗CTEPH最有效的方法,部分CTEPH患者可通过手术完全治愈。手术评估需要在有经验的中心进行,对于一个中心评估认为不适合手术治疗的CTEPH患者,推荐到另一家更有手术经验的中心进行第2次评估。
药物治疗和介入治疗限于不适合行PEA的患者,对于可以行手术治疗的患者,不能因为药物治疗而延误手术治疗时机。
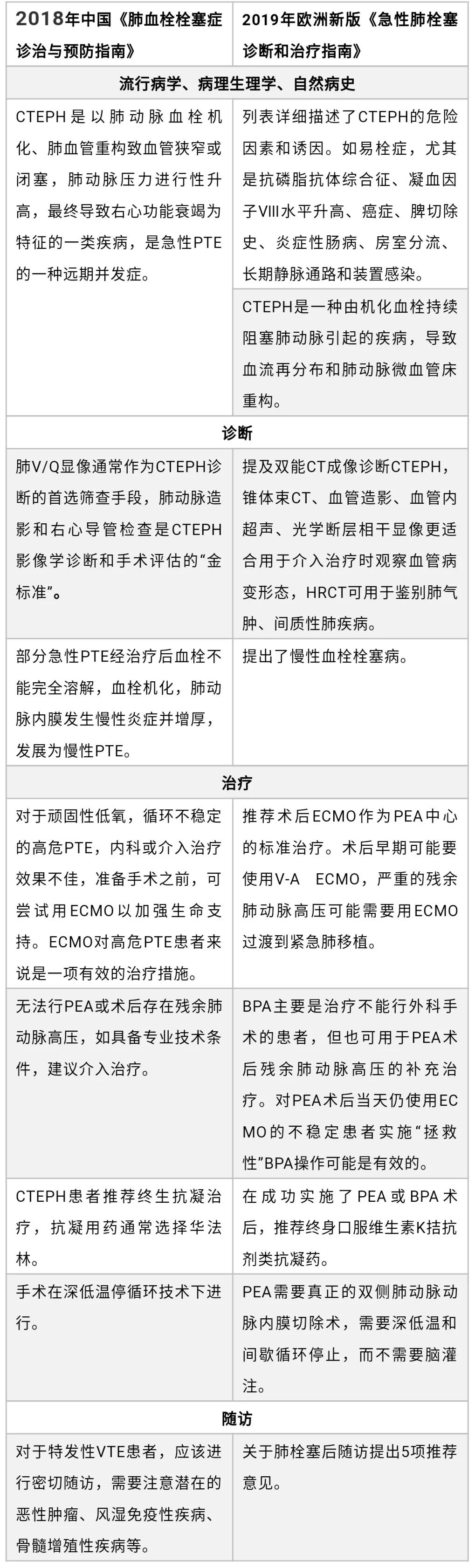
三、要点对比
参考文献
[1] Galie, N. et al. 2015 ESC/ERS Guidelines for the Diagnosis and Treatment of Pulmonary Hypertension. Rev Esp Cardiol (Engl Ed) 69, 177, doi:10.1016/j.rec.2016.01.002 (2016).
[2] Kahn, S. R. et al. Functional and Exercise Limitations After a First Episode of Pulmonary Embolism: Results of the ELOPE Prospective Cohort Study. Chest 151, 1058-1068, doi:10.1016/j.chest.2016.11.030 (2017).
[3] Pepke-Zaba, J. et al. Chronic thromboembolic pulmonary hypertension (CTEPH): results from an international prospective registry. Circulation 124, 1973-1981, doi:10.1161/CIRCULATIONAHA.110.015008 (2011).
[4] Delcroix, M. et al. Long-Term Outcome of Patients With Chronic Thromboembolic Pulmonary Hypertension: Results From an International Prospective Registry. Circulation 133, 859-871, doi:10.1161/CIRCULATIONAHA.115.016522 (2016).
[5] Ghofrani, H. A. et al. Riociguat for the treatment of chronic thromboembolic pulmonary hypertension. The New England journal of medicine 369, 319-329, doi:10.1056/NEJMoa1209657 (2013).
[6] 中华医学会呼吸病学分会肺栓塞与肺血管病学组, 中国医师协会呼吸医师分会肺栓塞与肺血管病工作委员会 & 全国肺栓塞与肺血管病防治协作组. 肺血栓栓塞症诊治与预防指南. 中华医学杂志 98, 1060-1087, doi:10.3760/cma.j.issn.0376-2491.2018.14.007 (2018).
[7] 王静,张宇,陶新曹. 2018版中国《肺血栓栓塞症诊治与预防指南》解读之五:慢性血栓栓塞性肺动脉高压的诊治. 中国实用内科杂志 38, 1024-1026, doi:10.19538/j.nk2018110106 (2018).
本文完
编译人员:王增慧、庞文翼、王静;审校:陶新曹、张云霞、翟振国
本文转载自订阅号「中日肺血管病多学科会诊平台」
原链接戳:传承、更新与交融:2019版ESC《急性肺栓塞诊断和治疗指南》与2018版CTS《肺血栓栓塞症诊治和预防指南》的精萃解读之六



