中年男性,因右肺周围型肺癌并淋巴结转移接受Pembrolizumab单药治疗,2周期治疗后患者体力状态较前改善,但突然出现呼吸困难,是感染?肿瘤进展?还是其他原因?背后隐藏着怎样的故事?
病例介绍
主诉:发热、咳嗽2月余
现病史:
患者,男,62岁。患者2月前无明显出现低热、咳嗽、黄白色粘痰。
外院CT示:右肺中叶结节,纵隔多发淋巴结肿大,左肾上腺转移结节。
全身PET-CT示:右肺中叶外侧段软组织密度结节(14×16mm),SUVmax 9.2,边缘见分叶征及胸膜凹陷征,考虑肺癌;隆突下、主肺动脉窗、气管旁增大淋巴结,SUVmax 17.8,考虑转移;左肾上腺结节,代谢增高,考虑转移。
支气管镜:左主支气管自隆突以下、左上下叶开口平面以上近纵隔侧粘膜表面可见新生物弥漫浸润生长,表面凹凸不平,致左主支气管管腔狭窄。活检病理回报:鳞状细胞癌(中分化);免疫组化:CK(+),P40(+),CD56(-),TTF-1(-),ALK(D5F3)(-)。
既往史、个人史、婚育家族史:
既往史:无殊。
个人史:长期大量吸烟史。
婚育史、家族史:无殊。
入院查体:
生命体征平稳,BSA 1.68m2,ECOG 1分。
双肺呼吸音粗,双肺底可闻及散在干罗音。
心腹查体无殊,双下肢不肿。
辅助检查:
血常规、肝肾功大致正常;
肿瘤标志物CEA、cyfra-211、SCC正常。
目前诊断
右肺中叶鳞癌(cT2N3M1b IV期)
纵隔淋巴结转移
隆突下淋巴结转移
左肾上腺转移
治疗与转归
入院后患者入组默沙东MK3475-407临床试验,予Pembrolizumab/安慰剂+TC治疗,具体为:Pembrolizumab/安慰剂 200mg、紫杉醇360mg、卡铂720mg,过程顺利,2、4周期后评估疗效为部分缓解(PR)。
按照试验设计,4周期Pembrolizumab/安慰剂+TC治疗后予Pembrolizumab/安慰剂治疗1周期,因咳嗽症状加重,复查胸部CT(图1A、1B),评估疗效为疾病进展(PD),进展后试验揭盲为安慰剂组。
后予患者Pembrolizumab单药治疗,2周期治疗后患者体力状态较前改善,但突然出现呼吸困难,无咳嗽、咳痰、发热等其他症状,完善血常规、肝肾功、D-dimmer均正常;hsCRP、PCT、G试验、GM试验、隐球菌抗原、痰病原学等感染筛查均阴性;胸部CT(图1C、1D)示:右肺中叶肿瘤较前略减小,纵隔多发肿大淋巴结较前略增大,压迫气道。复查气管镜(图1E):左主支气管粘膜增厚浸润改变,表面覆有坏死物,管腔狭窄明显。行支气管支架置入术,术后管腔狭窄明显减轻,患者呼吸困难症状缓解。
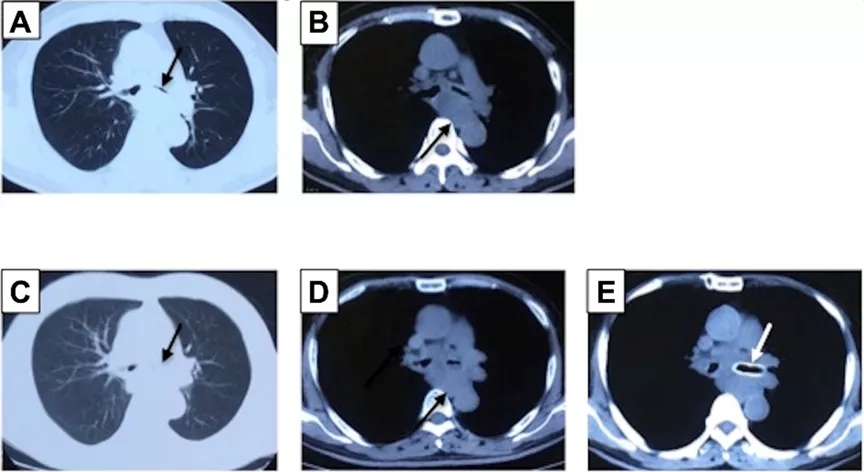
图1:胸部CT (A、B:安慰剂+TC治疗1周期后;C、D:Pembrolizumab单药治疗2周期后;E:支气管支架植入后)
纵隔多发淋巴结较前增大的原因?目前最可能诊断是?
目前最可能诊断是?(单选)
肿瘤进展
免疫治疗后的假性进展
免疫治疗相关不良反应
肺部感染
诊疗思路
鉴于患者在免疫治疗后体力状态明显好转的情况下,出现纵隔淋巴结增大,考虑假性进展可能。
此外,免疫治疗可导致结节病样反应(sarcoidosis-like reaction),是一种相对少见的免疫相关的不良反应(immune-related adverse events,irAE),可表现为治疗后肺门淋巴结的肿大,导致临床医生误判为肿瘤进展,但该例患者无典型结节病样表现[1–5]。
最终诊断
右肺中叶鳞癌(cT2N3M1b IV期)
纵隔淋巴结转移
隆突下淋巴结转移
左肾上腺转移
免疫治疗后的假性进展
治疗与转归
考虑假性进展可能,继续予患者Pembrolizumab单药治疗1周期,治疗后患者出现发热,呼吸困难,咳嗽,大量黄脓痰。复查胸部CT(图2F, 2H)示 :吸入性肺炎,纵隔淋巴结较前明显缩小,评估疗效PR。复查气管镜(图2G)示:近隆突处后壁瘘口存在,周围肉芽增生,表面较多坏死物覆着,其中左侧较大肉芽片随呼吸摆动,至左主口轻度动态狭窄。左主支气管支架在位良好,网眼肉芽增生,行左主支架近端增生肉芽冷冻清除治疗。予患者食管支架置入和鼻空肠营养管置入,并予抗生素和肠内营养支持治疗。
后继续予患者Pembrolizumab单药治疗3周期,后复查胸部CT示:右肺下叶多发结节、斑片影,考虑吸入性肺炎(图2I);气管食管瘘较前增大(图2J);纵隔淋巴结继续缩小(图2K)。再次予患者食道支架置入,同时予抗生素治疗。
继续予患者Pembrolizumab单药治疗2周期,复查胸部CT(图2M, N)示:右主支气管起始部狭窄,腔内痰栓可能。考虑患者因食管支架压迫右主支气管导致气道狭窄,最终患者因肺部感染、呼吸衰竭死亡。

图2:患者疾病进展及影像学变化
讨论
病例分析
该例患者接受pembrolizumab治疗的早期,首先出现了假性进展。这种假性进展通常是因为肿瘤组织中大量淋巴细胞浸润,攻击肿瘤细胞,细胞坏死后局部组织炎症反应明显,导致影像学上肿瘤体积略增大。但同时随着肿瘤细胞的坏死,瘤体缩小,局部可形成窦道。该例患者,因为局部形成气管食管瘘,继而反复误吸,导致吸入性肺炎,最终患者因为呼吸衰竭死亡,这种致命性的窦道形成严重缩短了免疫治疗给患者带来的生存获益。所以,如何避免和处理这种致命性的并发症尤为重要。同样重要的问题是,出现此类并发症时,是否应该继续pembrolizumab治疗。大家在使用免疫治疗药物治疗中央型肺癌应该时刻警惕该类并发症,给予足够重视,并在临床和科研工作中不断积累经验,探索最佳的临床处理策略。
免疫治疗后假性进展
1、定义
患者经过免疫治疗以后,肿瘤体积先是增长或出现新病灶,但继续治疗后肿瘤缩小甚至消失,这种现象被称为假性进展[6]。
2、分类
根据肿瘤缩小的时间,假性进展分为早期假性进展和迟发性假性进展。早期假性进展是指免疫治疗开始后12周内影像学评估肿瘤增长≥25%,迟发性假性进展则是在12周后的影像学评估中肿瘤增加≥25%[6]。
3、发生率
在不同肿瘤中,免疫治疗引发假性进展的发生率不同,恶性黑色素瘤患者假性进展发生率约为2.8%-15.8%,非小细胞肺癌0.6%-5.8%,头颈部鳞癌约1.8%,泌尿系统肿瘤1.5%–7.1%,间皮瘤约6.9%,肾癌5.7%–8.8%,默克尔细胞癌约1.1%[7]。
4、机制
如下图所示[8],假性进展的机制发生包括两方面:一方面,抗肿瘤免疫反应的激活需要一段时间响应,具有延迟效应,在免疫治疗充分起效前肿瘤细胞继续增殖;(2)免疫治疗后肿瘤组织中大量淋巴细胞等免疫细胞浸润,肿瘤局部组织炎症反应明显,导致影像学上肿瘤体积略增大。

图3:假性进展机制
5、鉴别诊断
本例小结
对于接受免疫治疗后一般情况改善,但影像上病灶增大或出现新病灶的患者,要想到假进展的可能性,及时作出鉴别诊断。
对于侵犯食管的肺癌患者,免疫治疗后肿瘤病灶明显缩小,但在后续治疗过程中突然出现咳嗽、咳痰等症状的加重,要时刻警惕瘘的形成,并及时进行局部处理。
参考文献
原文发表于Wang, H., Zhang, L., & Liu, W. (2019). Tracheoesophageal Fistula Caused by Successful Response to Pembrolizumab in a Patient With Squamous Cell Lung Cancer. In Journal of Thoracic Oncology (Vol. 14, Issue 7, pp. e141–e143).
[1] Gkiozos I, Kopitopoulou A, Kalkanis A, Vamvakaris IN, Judson MA, Syrigos KN. Sarcoidosis-Like Reactions Induced by Checkpoint Inhibitors. J Thorac Oncol. 2018;13(8):1076-1082. doi:10.1016/j.jtho.2018.04.031
[2] Rambhia PH, Reichert B, Scott JF, et al. Immune checkpoint inhibitor-induced sarcoidosis-like granulomas. Int J Clin Oncol. 2019;24(10):1171-1181. doi:10.1007/s10147-019-01490-2
[3] González-Cruz C, Bodet D, Muñoz-Couselo E, Garciá-Patos V. Mediastinal FDG-positive lymph nodes simulating melanoma progression: Drug-induced sarcoidosis like/lymphadenopathy related to ipilimumab. BMJ Case Rep. 2021;14(1). doi:10.1136/bcr-2020-237310
[4] Chorti E, Kanaki T, Zimmer L, et al. Drug-induced sarcoidosis-like reaction in adjuvant immunotherapy: Increased rate and mimicker of metastasis. Eur J Cancer. 2020;131:18-26. doi:10.1016/j.ejca.2020.02.024
[5] Rodriguez EF, Lipson E, Suresh K, Cappelli LC, Monaco SE, Maleki Z. Immune checkpoint blocker-related sarcoid-like granulomatous inflammation: a rare adverse event detected in lymph node aspiration cytology of patients treated for advanced malignant melanoma. Hum Pathol. 2019;91:69-76. doi:10.1016/j.humpath.2019.07.001
[6] Frelaut M, du Rusquec P, de Moura A, Le Tourneau C, Borcoman E. Pseudoprogression and Hyperprogression as New Forms of Response to Immunotherapy. BioDrugs. 2020;34(4):463-476. doi:10.1007/s40259-020-00425-y
[7] Wang Q, Gao J, Wu X. Pseudoprogression and hyperprogression after checkpoint blockade. Int Immunopharmacol. 2018;58:125-135. doi:10.1016/j.intimp.2018.03.018
[8] West H. Immune checkpoint inhibitors. JAMA Oncol. 2015;1(1):115. doi:10.1001/jamaoncol.2015.0137
[9] Liu G, Chen T, Li R, Zhu L, Liu D, Ding Z. Well-controlled pleural effusion indicated pseudoprogression after immunotherapy in lung cancer: A case report. Thorac Cancer. 2018;9(9):1190-1193. doi:10.1111/1759-7714.12799
[10] Yamasaki M, Daido W, Saito N, et al. Pericardial effusion with tamponade in lung cancer patients during treatment with nivolumab: A report of two cases. Front Oncol. 2019;9(JAN). doi:10.3389/fonc.2019.00004
[11] Kolla BC, Patel MR. Recurrent pleural effusions and cardiac tamponade as possible manifestations of pseudoprogression associated with nivolumab therapy- a report of two cases. J Immunother Cancer. 2016;4(1). doi:10.1186/s40425-016-0185-2
文字来源:王汉萍 张力;文字整理:刘潇衍
本文转载自订阅号「协和呼吸」
原链接戳:谜一样的纵隔淋巴结(下)| 病例拾萃[32] · 协和呼吸
本文完
排版:Jerry



