
肺部小结节是临床常见又较难确诊的疾病,它的诊治一直是临床上的难点、讨论的热点,其病因复杂,临床表现缺乏特异性,诊断有一定的难度,易误诊和漏诊,很难从一个维度最终确认肺小结节的良恶性,今天与大家分享如何在临床科学运用肺结节血液检查与解读肺结节血液检查结果。
肺癌是全球发病率和死亡率最高的恶性肿瘤之一[1]。筛查与早诊早治是降低所有人群肺癌死亡率的有效措施。美国国立肺癌筛查试验(NLST)与荷兰比利时NELSON肺癌筛查试验研究显示,与胸片或无筛查相比,低剂量CT筛查可降低肺癌死亡率[2]。以上研究已经明确了肺癌筛查的关键问题,但对于优化临床效果和成本效益的关键方面仍存在不确定性。
《柳叶刀》:肺结节血液检查在肺结节管理意义重大
2023年《柳叶刀》(THE LANCET)发表年度重磅肺癌筛查综述[3],对全球当前肺癌筛查现状与未来方向进行分析,对于肺结节在过去的四十年里,以结节的大小、形态、位置和随时间的变化为基础,肺结节的治疗方法不断发展。肺结节管理的主要目的是尽快区分临床相关肺癌结节与良性或惰性肺癌结节。
《柳叶刀》的全球肺癌筛查综述指出[3],血液生物标志物检测在帮助管理不确定的肺结节方面发挥重要作用。在亚洲人群中,纳入生物标志物进行肺癌筛查可能尤为重要。
“小原发大转移”与“大原发不转移”
在医院,有的患者在手术后,医生给他取下近10cm大小的瘤子,术后再辅助化疗,回家后很快便了正常生活,平平安安活了好几年;

而有的患者,在偶然的体检中发现了一个1cm多的肺结节,按理来说本是场小手术,却在进一步的头颅磁共振检查中,发现颅内已经出现了多个转移性病灶,病情一下子从早期跌入了晚期。

两个案例的对比也让许多人感到诧异,为什么长了那么大的肿瘤都能平安无事,而那么小的结节却突然发生转移了呢?小病灶大转移,小病灶早转移,在临床屡见不鲜,国内外学者研究表明,提示细胞内外通讯活跃以及细胞外基质解构是促使肿瘤细胞早期发生转移的原因,这些研究提示我们在肺结节的检查中,通过肺结节血液检查,提供蛋白组学等生物学的信息,从血液中发现生物学的规律,对于临床精准诊疗意义重大。
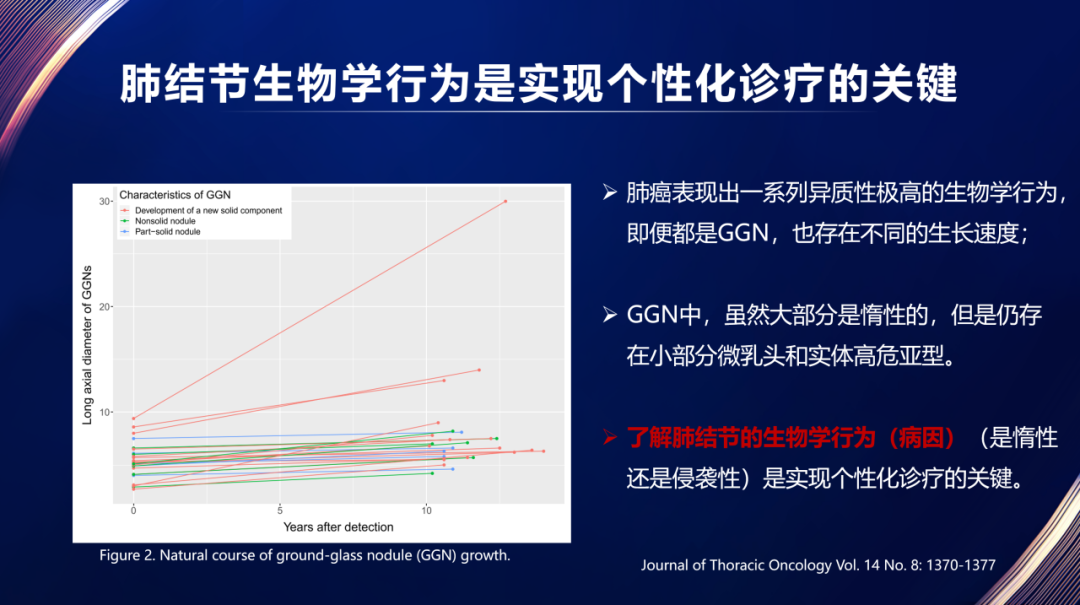
肺结节血液检查相比影像学前瞻性
肺癌的早期表现为肺结节,在肺癌发病率逐年上升的背景下,给患者带来了巨大的心理压力,增加了大量不必要的侵入性诊疗操作。
因此,提高恶性肺结节的诊断效能成为目前亟待解决的问题之一。《胸科》(Chest)指出[4],目前的临床实践中,许多良性疾病患者同样接受了侵入性检测。生物标志物检测可为良恶性肺结节的鉴别诊断提供重要的参考依据,一些生物标志物水平的改变可能远远早于临床症状的出现或肺部影像学异常的出现,可防止不必要的侵入性手术,从而有助于风险分层。
影像学特征不典型时,生物学特征有力补充
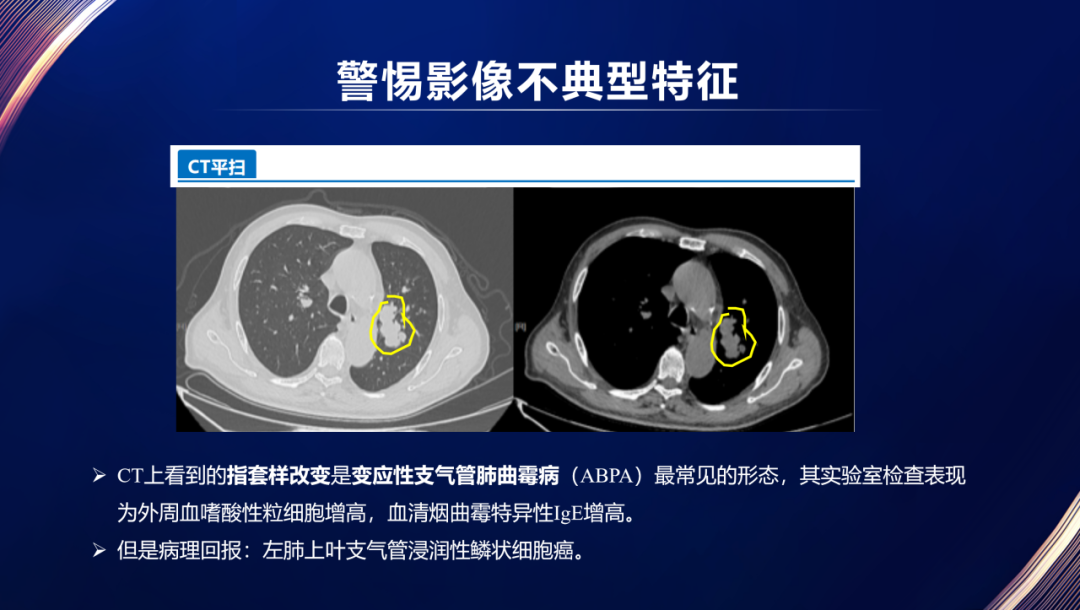
由于肺结节和肺癌异质性高,影像特征有时不典型,影像变化滞后性等,只通过胸部CT一个维度的信息诊断肺结节有其局限性。比如,有的患者CT上是典型的指套征型肺曲霉病,最终手术发现是肺鳞癌。有的患者CT显示典型的肺气肿特征,不到三年发现肺癌晚期了。另外,我们常常讲,实性结节是恶性概率最低的,但实际上我们更担心实性结节,因为实性结节更容易出现不典型特征,而且实性结节恶性的话,倍增时间往往更短。所以,“千结千面”,在肺结节实现个性化诊疗,离不了肺结节血液检查。
科学运用肺结节血液检查
目前在全球循证医学证据比较丰富的肺结节血液指标为肺癌自身抗体,目前国家药监局目前唯一批准肺结节血液检查适应症的也仅有肺癌自身抗体,在临床应用实践中,生物学检查不如影像学检查直观,肺癌自身抗体的生物学检查与影像学检查有不一致性,根源于生物学检查时间上有前瞻性,同时生物学的典型特征与影像学典型特征有可能重合,也有可能不一致,对于我们临床上如何科学运用肺结节检查,关键是科学解读生物学检查结果。
科学解读肺癌自身抗体血液检查结果,需要注意肿瘤生物学特征的“前瞻性”与“生物活性”进行科学解读,结合影像学的特征,从肺结节生物学动向多维度进行解读。国内外研究表明,肺癌相关自身抗体如P53,SOX2,MAGEA1的阳性与患者预后差有线性相关性,提示肺结节血液检查阳性,提示肺结节生物活性强,容易转移与侵袭;肺结节血液检查阴性,提示肺结节生物活性弱,病灶相对惰性。

临床上应用血液检查,就如同应用影像学检查,避免将影像学异常(结节)直接与肺癌划上等号;肺结节血液检查阳性(肺癌自身抗体阳性),避免血液检查阳性直接与肺癌划上等号,而应该从生物学微观提供的蛋白组学或基因组学的信息,与微观病灶的生物学行为相联系,对我们肺结节精准诊疗提供重要帮助。
临床关心热点:“肺癌血液检查阴性”如何解读
就如同乳腺癌存在三阴乳腺癌与非三阴乳腺癌一样,肺癌也会出现“抗体阴性肺癌”与“抗体阳性肺癌”,因为有些肺癌有激发肿瘤免疫应答,分泌相关抗体;有些肺癌没有激发肿瘤免疫应答,没有分泌抗体。
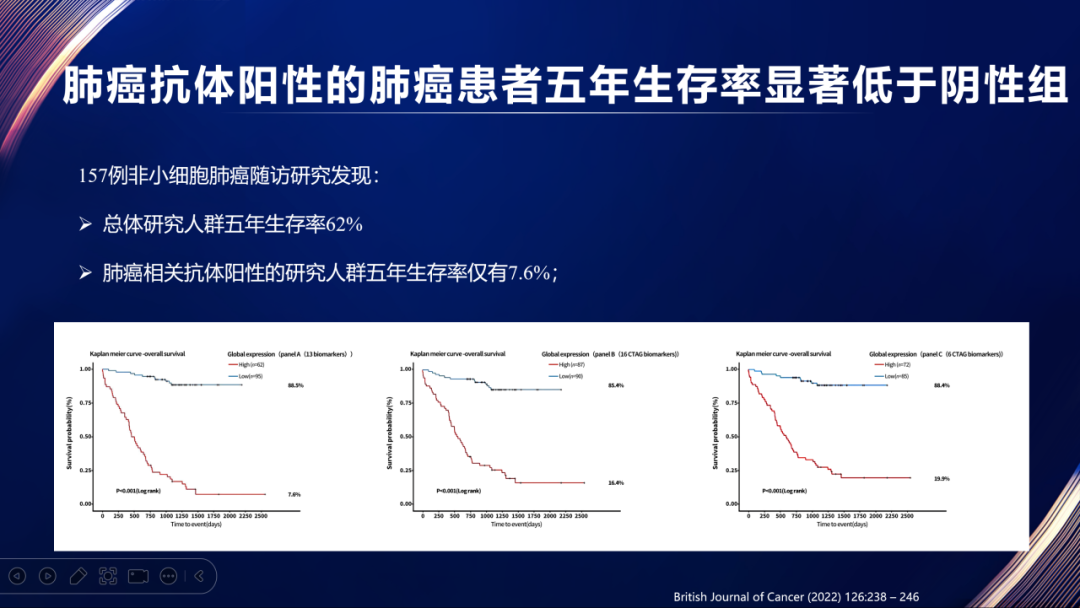
国内外研究者对此开展了深入的研究,包括对同样大小的恶性肺结节,按照肺癌七抗阳性和肺癌七抗阴性,进行淋巴结受累和远处转移的评估,发现肺癌七抗阳性组的淋巴结受累和远处转移的概率显著高于阴性组[5]。也对确诊肺癌的患者,按照术前肺癌七抗检查的结果分组,比较两组患者的五年生存率,发现阴性组的5年生存率不仅显著优于阳性组,更是优于目前的平均五年生存率。所以,肺癌患者检测为阴性,其实是生长更为缓慢、预后更好的一个提示[6]。
小结:肺结节血液检查与影像学检查同等重要!
肺部小结节是临床常见又较难确诊的疾病,它的诊治一直是临床上的难点、讨论的热点,其病因复杂,临床表现缺乏特异性,诊断有一定的难度,易误诊和漏诊,很难从一个维度最终确认肺小结节的良恶性。《中华医学会肺癌临床诊疗指南(2022版)》[7]指出:“肺结节病因复杂,建议综合肺结节的影像学、生物学与临床特征,综合评估。”
肺结节血液检查与影像学检查同等重要,肺结节血液检查的关键是如何科学运用血液检查的生物学信息,关键是如何科学解读血液检查的生物学信息!

专家简介

苗立云教授
南京鼓楼医院呼吸科主任医师;江苏省预防医学会呼吸系统疾病预防与控制专业委员会副主任委员;江苏省研究型医院学会肺结节和肺癌MDT委员会常委;江苏省医学会呼吸病学分会肺癌学组委员;江苏省医师协会呼吸病分会及肺癌学组委员;江苏省康复医学会呼吸康复专委会委员;中国老年学和老年医学学会肿瘤康复分会委员、青年委员;中国抗癌协会肿瘤标志专业委员会 肺小结节协作组常委;中国呼吸肿瘤协作组青年委员会常委;中国肺癌早诊早治能力提升工程常委。
参考文献
[1] Han B, Zheng R, Zeng H, et al. Cancer incidence and mortality in China, 2022. J Natl Cancer Cent. 2024;4(1):page.
[2] National Lung Screening Trial Research Team; Aberle DR, Adams AM, Berg CD, Black WC, Clapp JD, Fagerstrom RM, Gareen IF, Gatsonis C, Marcus PM, Sicks JD. Reduced lung-cancer mortality with low-dose computed tomographic screening. N Engl J Med. 2011 Aug 4;365(5):395-409. doi: 10.1056/NEJMoa1102873. Epub 2011 Jun 29. PMID: 21714641; PMCID: PMC4356534.
[3] Adams SJ, Stone E, Baldwin DR, Vliegenthart R, Lee P, Fintelmann FJ. Lung cancer screening. Lancet. 2023 Feb 4;401(10374):390-408. doi: 10.1016/S0140-6736(22)01694-4. Epub 2022 Dec 20. PMID: 36563698.
[4] Peter J. Mazzone et al, Screening for Lung Cancer: CHEST Guideline and Expert Panel Report, Chest (2021). DOI: 10.1016/j.chest.2021.06.063
[5] Li S, Ma Y, Xiong Y, Zhang P, Wang X, Wang Y, Yang Y. Five tumor-associated autoantibodies expression levels in serum predict lung cancer and associate with poor outcome. Transl Cancer Res. 2019 Aug;8(4):1364-1373. doi: 10.21037/tcr.2019.07.25. PMID: 35116879; PMCID: PMC8798311.
[6] Patel, Akshay J., et al. "A highly predictive autoantibody-based biomarker panel for prognosis in early-stage NSCLC with potential therapeutic implications." British journal of cancer 126.2 (2022): 238-246.
[7] 中华医学会肺癌临床诊疗指南(2022版)[J]. 中华医学会肿瘤学分会;中华医学会杂志社.中华医学杂志,2022(23)
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry



