青藏高原和其他高海拔地区成为我国近年旅游热门地区。游客一般都会关注急性高原病,包括高原性头痛、急性高山病、高原脑水肿和高原肺水肿,但高海拔地区的气压降低和随之而来的环境氧分压降低还有可能对哮喘和高血压等基础疾病产生影响。
患者可能在准备不足的情况下踏上旅途,也可能过于谨慎,放弃本可进行的旅游。《新英格兰医学杂志》(NEJM)发表的一篇综述可帮助医生为计划高原旅行的患病人群提供咨询。「NEJM医学前沿」在此简介其主要内容。
人体对低压性低氧的生理应答
虽然湿度和气温下降,以及紫外线照射增强都是山地环境值得注意的特征,但最重要的环境变量是气压随着海拔上升而不断下降。 气压下降导致整个氧输送链(从吸入的空气到器官和组织)上的PO 2 降低,进而引发一系列的生理应答,其中许多应答有助于恢复血液中的氧浓度(氧含量),并向组织提供足够的氧气,以支持代谢需求。 这些应答(统称为习服)的具体机制在不同器官系统之间有所不同,但一个关键介质是低氧诱导因子,这是一种转录因子,其作用是在细胞对缺氧做出应答[包括但不限于细胞代谢,血管生成和红细胞生成]时作为主要调节因子。
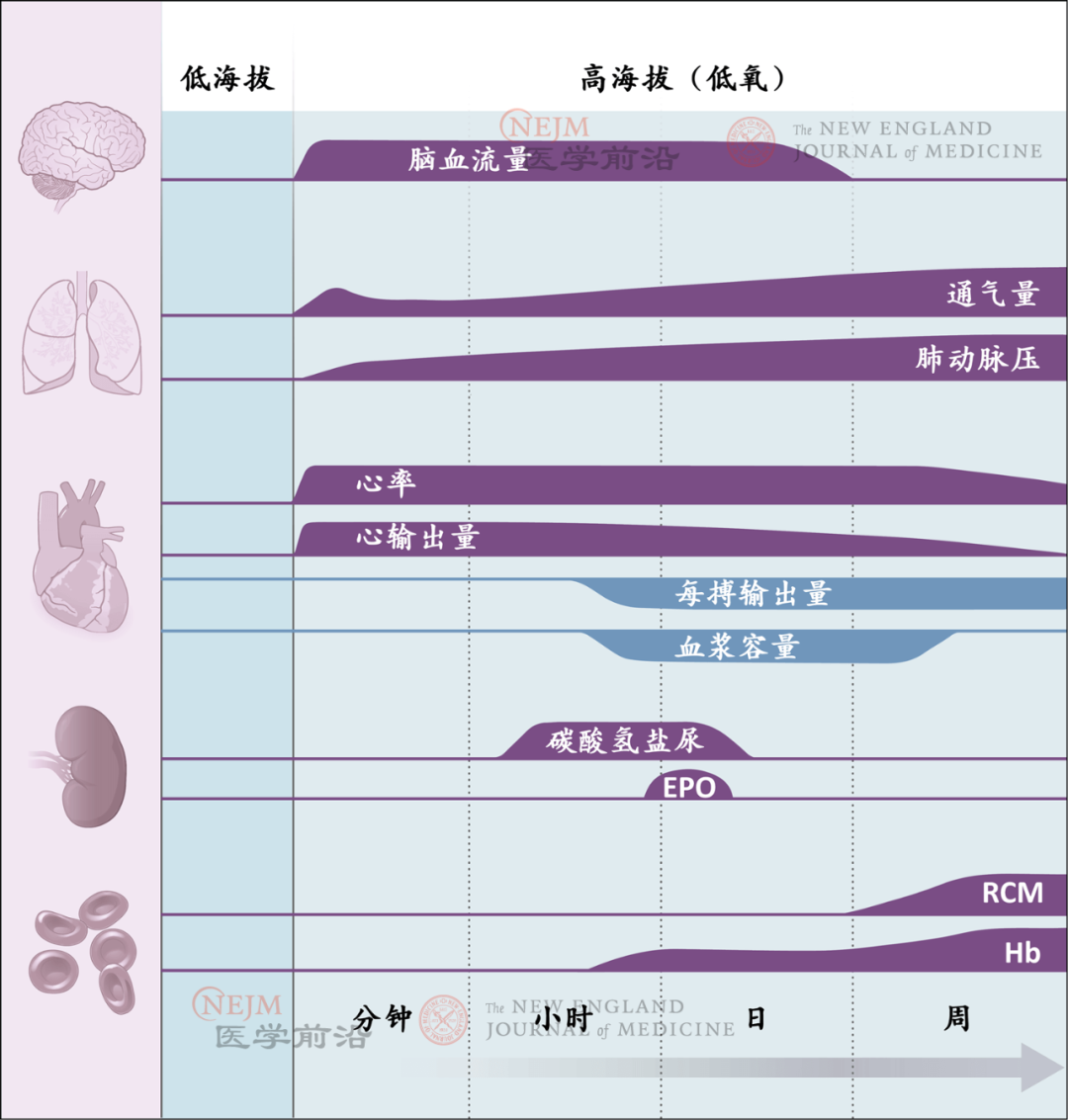
图1. 人体对缺氧的生理应答
人体对爬升至高海拔地区做出的主要应答涉及脑、肺、心脏、肾和血液。图中描绘了在高海拔地区,随时间推移(从几分钟到几周)的质变过程。从低海拔到高海拔地区,升高的数值用紫色表示,降低的数值用蓝色表示。应答模式和时间在不同人之间是相似的,但应答幅度可能显著不同。EPO表示促红细胞生成素,Hb表示血红蛋白,RCM表示红细胞量。
许多生理应答表现出剂量-反应关系,即缺氧越严重,应答越强。各种应答的时间也各不相同。例如,脑血流量、心率和通气量在海拔上升后几分钟内即增加,而血浆容量和血清促红细胞生成素浓度则是在1~2日发生变化。通气量和血红蛋白浓度全面增加发生在海拔上升后几周内。应答模式和时间在不同人之间是相似的,但幅度显著不同,如低氧通气应答、缺氧性肺血管收缩和脑血流量变化的个体差异所示。考虑高海拔地区旅行的风险时,认识到这一差异以及疾病对观察到的应答的影响至关重要,因为应答的大小决定了在某一海拔和气压下,低氧血症的严重程度,以及供氧的充足程度。
对旅行者构成风险的低压性低氧
虽然急性高山病风险在爬升至2,000 m(特别是2,500 m以上)之后开始出现,但一些慢性病患者在较低海拔时就有风险,如单侧肺动脉缺如的人在1,500 m海拔就有可能发生高原肺水肿。
除了达到的绝对海拔之外,风险还取决于在该海拔下的运动时长和程度、多日暴露和剧烈运动与风险增加相关。一名有基础健康问题的旅行者能够耐受坐缆车到山区旅馆并在此短时间停留(如1~2小时),而在该海拔高度长时间停留或增加体力消耗可能会造成问题。
根本上而言,旅行者在多高海拔出现风险增加取决于具体疾病及其严重程度。因此,在考虑是否需要进一步评估和计划时,应避免采用严格的海拔高度阈值。
对前往高海拔地区的所有旅行者的建议
人体对低氧的生理应答一般发挥保护作用,但某些情况下会发生适应不良反应,导致某些急性高原病。前往高海拔地区的所有旅行者,不论基础健康状况如何,都面临着发生这些问题的风险,都应接受关于如何识别、预防和治疗这些问题的咨询。高原性头痛和急性高山病绝对是最常见的疾病,在爬升至4,559 m的人中,37%有高原性头痛,在2,000~4,300 m的海拔高度,25%~43%的旅行者会发生急性高山病。虽然缺乏精确数据,但高原脑水肿和高原肺水肿的发病率相当低,但如果未得到识别和适当治疗,这两种疾病都可能致死。在高海拔地区,即使没有急性高原疾病,睡眠中断和中枢性睡眠呼吸暂停也很常见。
表1. 高海拔地区出现的临床问题

急性高原病的主要危险因素是海拔快速上升,其衡量指标是睡眠海拔的上升速度。因此,旅行前的评估工作应包括审核计划的爬升速度,这一速度在人们常去的地区之间差别很大。一般来说,爬升速度越慢,习服时间就越长,发生高原病的风险就越低。更具体地说,一旦超过3,000 m,旅行者的睡眠海拔上升速度就不应超过每晚500 m,并且每3~4日就应包含休息日;在休息日,旅行者应至少连续2晚睡在同一海拔高度。
目前已经有药物预防措施,目的通常是预防急性高山病。并非所有旅行者都需要采取预防措施;如现行指南所述,预防措施适用于有急性高原病病史的人和计划实施中危至高危爬升的人。现已制定出可评估重度高原病风险,以及指导药物预防决策的预测规则,但常规临床实践中可能很难实施。有高原肺水肿病史的人可使用肺血管扩张药物(包括硝苯地平和他达拉非)预防高原肺水肿。下降至低海拔地区仍是所有急性高原病的最佳治疗方法,但有必要采取这一措施的只有采用标准治疗后病情恶化或未能改善的急性高原病患者,以及高原脑水肿或高原肺水肿患者。
患病人群的旅行前评估
临床医师可通过由四个问题构成的一般方法来确定哪些人在踏上预定旅途前需要进一步关注。
第一个问题,旅行者在高海拔地区是否有重度低氧血症或氧输送受损的风险。肺部疾病达到一定严重程度(如慢性阻塞性肺疾病[COPD]、间质性肺疾病或青紫型先天性心脏病)的人在任何海拔高度均有低氧血症加重的风险,进而可能加重呼吸困难,降低运动耐量,增加急性高原病的风险。
中度至重度心力衰竭或贫血患者可能不会出现严重低氧血症,但由于氧输送受损,他们可能出现类似症状,特别是运动时。

图2. 随海拔上升,静息氧饱和度的预期变化
爬升至高海拔地区时,随着气压和环境氧分压的下降,动脉血氧分压和氧饱和度(SpO2)(通过脉搏氧饱和度法测定)下降。由于低氧通气应答和对低氧的其他生理应答有个体差异,因此特定海拔的SpO2降低至一个范围而不是一个数值。图中所示数值是爬升至高海拔地区24~48小时后的预期范围估计值。
第二个问题,旅行者是否有通气应答受损的风险。在肺部严重受损(表现为慢性高碳酸血症或肺功能检查重度受损)的人中,通气增幅可能不足。因此,这些人可能有出现严重低氧血症及相关问题的风险。颈动脉手术或颈部放射治疗后的颈动脉体功能受损也可能带来类似风险。
第三个问题,旅行者是否有因肺血管对低氧的应答而出现问题的风险。肺泡缺氧会引起缺氧性肺血管收缩,进而增加肺血管阻力和肺动脉压。人体对这种应答的耐受性通常良好,但对于肺动脉高压、右心衰竭或两者兼有的患者,上述应答可能使人容易发生高原肺水肿或右心功能恶化。
第四个问题,缺氧是否会带来基础疾病并发症的风险。对于某些疾病(如镰状细胞病、控制不良的冠心病或心力衰竭、高危妊娠或神经系统疾病)患者,低压性低氧会明显带来病情恶化的风险。
表2. 海拔2,500 m以上旅行的禁忌证*

* COPD表示慢性阻塞性肺疾病,FEV1表示第1秒用力呼气量,PAP表示肺动脉压,TLC表示肺总量。
根据上述四个问题的答案,患病的高海拔地区旅行者可以分为两类:对一个或多个问题做出肯定回答的人和对所有问题做出否定回答的人。前一组在高海拔地区有发生问题的风险,需要在旅行前进行进一步评估,这一组人甚至可能需要取消旅行计划。后一组无需进一步评估即可安全旅行,但针对疾病制定计划可能有益。
高危人群的进一步评估和降低风险措施
根据旅行者的健康状况,可通过多种评估来确定计划的高海拔地区旅行的风险。多个预测规则(包含肺功能检查数值、动脉血气测定值、心肺运动试验和低氧海拔模拟测试)已经用于评估乘坐民航飞机时的低氧血症风险,以及指导吸氧。然而,这些工具对高海拔地区旅行的适用性尚未确定。
低氧条件下的超声心动图或心肺运动试验可以提供信息,帮助我们了解人体对低氧的生理应答,但进行这些试验必须到有能力治疗常压或低压性低氧的专科中心。鉴于这些挑战,如果要评估暴露于低压性低氧环境的安全性,最佳工具或许是在安全环境下逐级暴露于高海拔。在中等海拔地区休息一段时间,并且监测症状和脉搏血氧饱和度后,状况良好的人可以稳步爬升到更高海拔或者增加体力活动。
吸氧是逆转低氧血症,避免高海拔地区可能发生的相关问题的最佳工具,但它带来了后勤方面的挑战。虽然商业航空公司禁止携带个人氧气瓶,但允许携带电池供电的小型制氧机,如果有电力为电池充电,这种装置在预定的目的地可以派上用场。在计划的旅行前使用几周低氧帐篷可能会降低急性高原病的风险。
为低危人群制定旅行计划
大多数有健康问题的人可以安全前往高海拔地区,而无需进一步评估。事实上,许多患常见疾病(如糖尿病)的人,甚至是患罕见疾病(如有实体器官移植史)的人,都曾登上过很高的山,包括乞力马扎罗山(5,895 m)和卓奥友峰(Cho Oyu)(8,201 m)。虽然如此,旅行前的计划可能仍然是必要的,因为低压性低氧或旅行中的其他方面有可能改变疾病控制。
表3. 计划爬升至高海拔地区的旅行者的常见疾病缓解方法
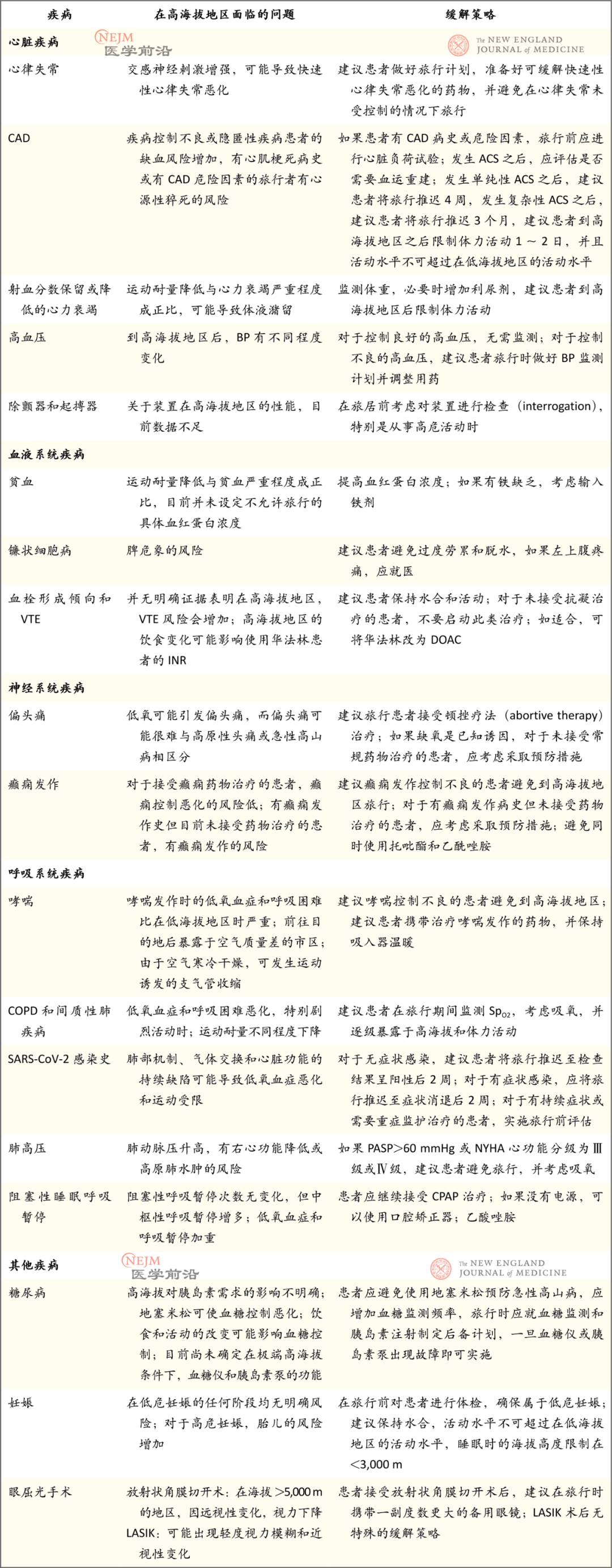
不论具体情况如何,旅行前的计划都应遵循以下几个原则。对于哮喘或心力衰竭等症状会随时间波动的疾病,只有在疾病得到良好控制时才可前往高海拔地区旅行。在旅行者按照计划踏上旅程之前,医护人员应坚持按照指南进行治疗。旅行者应在旅行期间继续服用药物,而且对于许多疾病(如心力衰竭或难以控制的高血压),应制定监测计划,并针对疾病活动变化采取措施。如果患的是可能会发作的疾病(如哮喘、心房颤动、偏头痛或炎性肠病),旅行者旅行时应携带治疗发作的药物,目的是在获得确定性治疗前使用。在高海拔地区,低压性低氧和极冷温度会影响某些医疗设备(如血糖仪、胰岛素泵和定量吸入器)的功能。此外,根据认证信息,许多设备只能在特定海拔以下使用,在极高海拔的精度未知。因此,旅行者应该保护设备免于被冻,并且携带备用的监测或给药方法,一旦主设备出现故障即可使用。
其他考虑因素
还有其他考虑因素适用于所有患病旅行者(不论其风险类别如何)。选择治疗高原疾病的药物时要谨慎。慢性肾病或肝病患者有必要调整剂量,而其他患者可能也有发生药物相互作用或其他副作用的风险,如糖尿病患者使用地塞米松时出现高血糖,或同时使用乙酰唑胺和袢利尿剂时出现低钾血症。这些问题可参考其他综述。
有健康问题的旅行者应确认其计划前往的地区是否有医疗资源,并将病情告知指定的旅行团领队,因为病情恶化可能会影响整个旅行团的计划。由于即使旅行前制定周全计划,也有可能出现意想不到的问题,因此建议人们购买旅行保险,以便在必要时转运至低海拔地区的医疗机构进行治疗。
结论
对许多有健康问题的人而言,前往高海拔目的地旅行最初可能看似不可行,但经过仔细评估和计划,许多人是可以前往高海拔地区的。总会有一些不确定因素,特别是对于以前从未去过高海拔地区的旅行者,但我们可以采取措施监测疾病控制情况,对疾病变化做出反应并且减轻风险。我们可通过进一步研究来阐明与各种疾病相关的特定风险,并确定帮助患病旅行者在山区安全享受度假时光的最佳方法。
参考文献
1. Luks AM, Hackett PH. Medical conditions and high-altitude travel. N Engl J Med 2022;386:364-73
本文转载自订阅号「NEJM医学前沿」(ID:NEJM-YiXueQianYan)
原链接戳:高山病 |《新英格兰医学杂志》综述



