国家卫健委分别在2018年和2019年颁布了 《流行性感冒诊疗方案》。 方案中涉及儿童诊治的以下问题比较重要:
「<5岁儿童是流感重症病例高危人群,<2岁儿童更易出现严重并发症,无基础病的健康儿童也可转为重症,甚至死亡」

关于儿童流感重症和死亡的高危因素,首先强调年龄:5岁以下儿童是重症病例的高危人群,2岁以下儿童更易出现严重并发症。该观点国内外一致。儿科医生出门诊时,或对住院病人,年龄在5岁以下的儿童,流感流行季节,不管流感快速抗原检测病原学结果是阴性还是阳性,只要有典型流感样症状,治疗都要更积极。
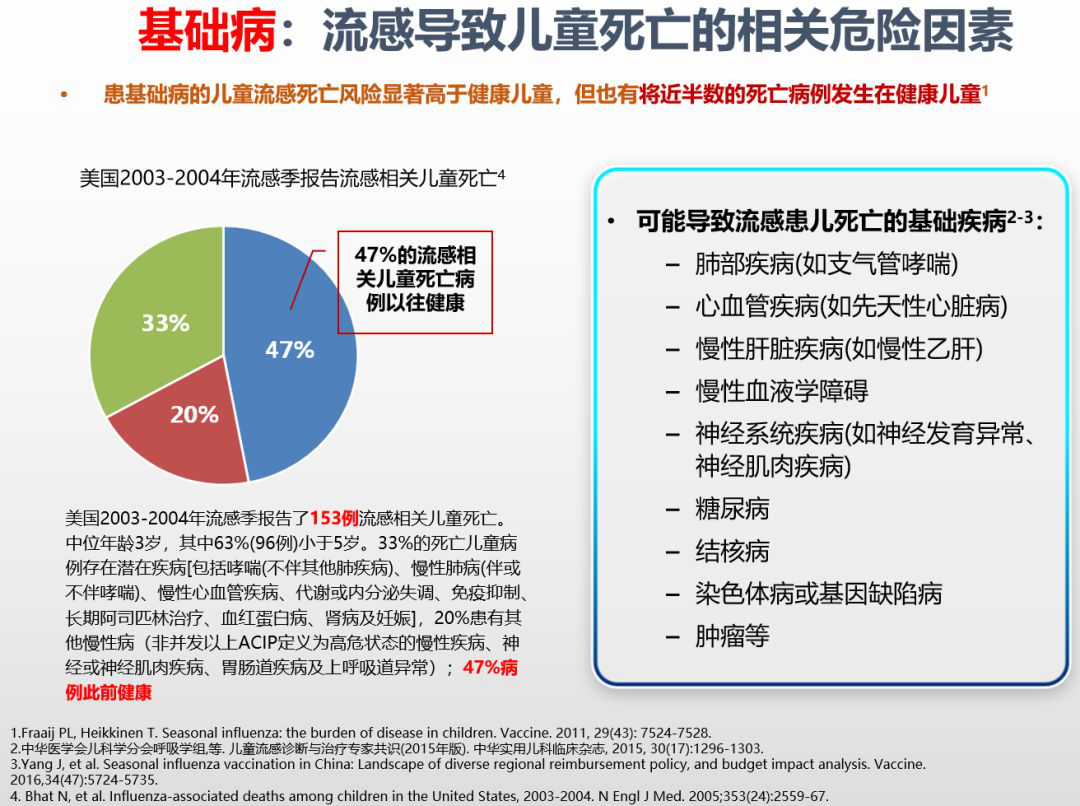
第二个高危因素是基础病。有基础病的儿童更容易出现重症,也更容易导致死亡。该观念大家都一致认可。美国的这篇报道显示:有47%的流感相关性死亡的孩子没有基础病。也就是说,健康儿童也可以得重症,甚至死亡。
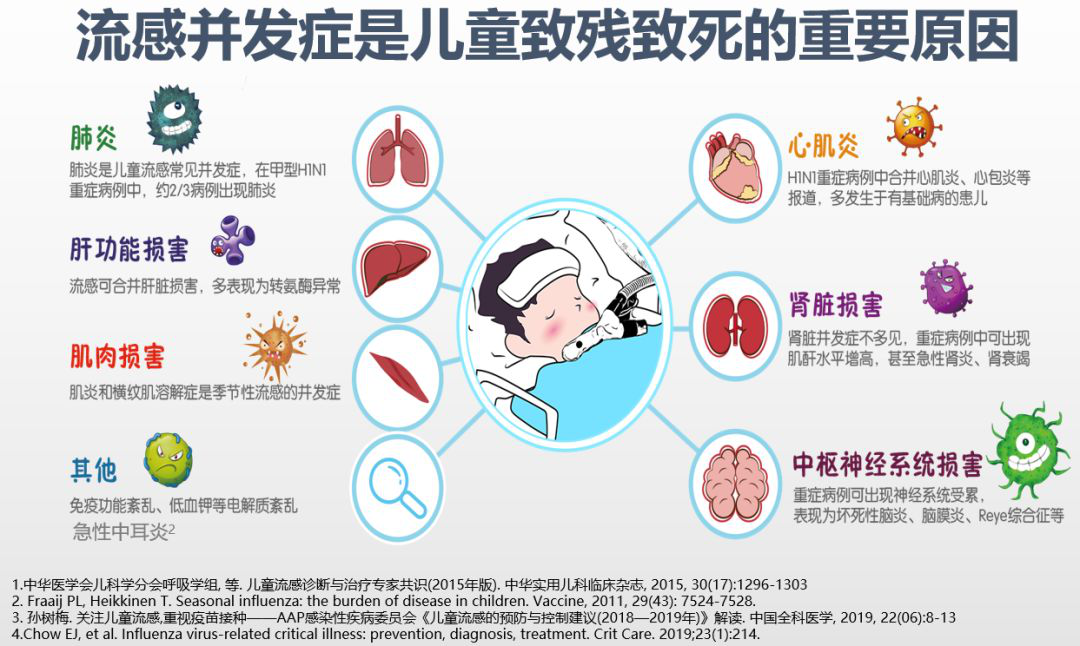
流感出现并发症是导致致残和致死的主要原因。这些并发症最常见的是肺炎,其他还有各个系统的并发症,包括神经系统的并发症。
「儿童流感肺炎合并ARDS为主要死因之一,流感合并细菌感染增加病死率,病毒血症可增加不良预后」
肺炎仍然是儿童流感最常见的并发症和最主要的致死原因之一。流感合并肺炎以后按病原体分可有三种情况:1、原发性流感病毒性肺炎;2、继发性细菌性肺炎:革兰氏阳性球菌最多见;3、混合性肺炎:儿童混感多,强调病原检测。混合型肺炎就是有流感感染,可以混合感染其他的病毒,比如:腺病毒、呼吸道合胞病毒;也可以合并细菌、支原体;住院时间长还可以合并真菌感染。所以,肺炎合并ARDS是主要死亡原因之一。

来自国外的一篇报道,2009年-2010年甲流暴发时,该作者对77例重症甲流死亡病人的肺部情况解剖发现:28.5%的死亡病例中肺内有细菌感染。列出了感染的病原体,主要是革兰氏阳性菌,阳性球菌最多见,特别是肺炎链球菌。ICU的体会:如果危重病人住院时间较长,特别是血源性感染时革兰氏阴性菌也比较常见。现在耐药的革兰氏阴性菌很常见,并且住院时间较长的病人容易合并真菌感染。
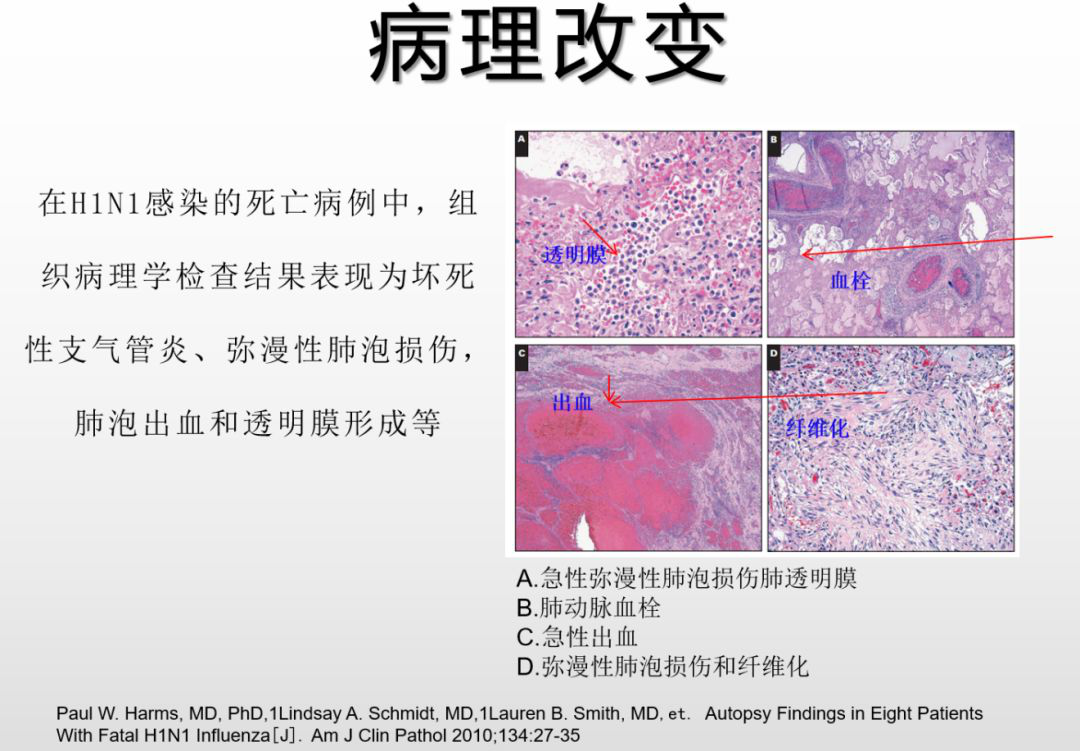
流感引起的重症肺炎,治疗起来难度较大,这也是它有一定病死率的重要原因。看流感后肺炎死亡病例的病理改变,可见有透明膜形成,动脉内血栓形成,可有肺出血,时间长了,后期还可出现肺纤维化。这是很重要的病理生理基础。
以我院PICU资料举例:2017年11月至2018年3月,是我院收治危重病人较多的时期,收治52例流感危重症,其中好几例入院时是临终状态,包括脑死亡状态。死亡19例(死亡率36.54%)。31.58%病人存在基础病,三分之二病人健康。其中,10例死于重度ARDS,占52.63%。也就是说,2017年到2018年的死亡病例当中以肺炎为主。这一组病人从发病到死亡时间为15天左右,即住院时间较长,从发病到确诊的平均时间为6天,从发病到用药(NAI)的平均时间为5天,绝大多数均为发病48小时之后用药。以上数据可见,我国大部分儿童的高危病人未在48小时内及时用药。
2019版的诊疗方案增加了乙流儿童的临床表现,儿童乙型流感部分可表现为消化道症状,如:呕吐、腹痛、腹泻为主要表现,早期呼吸道症状有时不特别典型。
我们很少查血里的流感病毒。关于流感病毒血症-成人,1963年,Naficy首次提出患者可以出现流感病毒血症。香港有一个住院病人的多中心研究,2009年5月-2010年4月,该中心将住院的甲型H1N1流感阳性成人患者共139例纳入研究,通过RT-PCR方法检测到14例(占比10%)患者血液中的病毒RNA。证明了病毒血症与临床表现重和高病死率密切相关。
关于流感病毒血症-儿童,只查到一篇文章,2009年1月-2011年4月,德克萨斯州休斯顿市儿童纪念赫尔曼医院流感病毒感染住院的20例患儿,通过qPCR方法检测到1例(占比5%)患儿血液中的病毒RNA。显示免疫功能正常的儿童中出现病毒血症增加了全身扩散到非呼吸道部位的可能性和不良预后。
「IAE儿童发病率明显高于成人,甲流、乙流均可引发IAE,且儿童惊厥发生率高于成人」
对儿童而言,要更重视流感相关性脑病。2019版诊疗方案中特别提到急性坏死性脑病多见于儿童,儿童发病率明显高于成人,且急性坏死性脑病也是危重症。

为什么儿童的发病率高于成人? 日本儿童和成人流感相关性脑病:2010-2015年,5个流感流行季节,国家感染性疾病流行病学调查数据库资料。IAE 385例,平均年龄7岁(0, 90)。283例(74%)<18岁,5-12岁最多(38%),2-4岁(21%)。 日本儿童流感相关性脑病的平均季节性发病率为2.83/ 100万人口,成人为0.19/ 100万人口。甲流与乙流均可引发IAE,无明显差异,儿童惊厥发生率高于成人。
病死率:9%,从诊断IAE到死亡时间1天。救治时间非常短。

这是澳大利亚的数据,调查了2013年到2015年3个流感流行季节的2家儿童医院的资料,纳入研究对象是14岁以下流感住院患儿。包括流感相关性脑炎和脑病54例,占流感住院患儿7.6%。IAE 10例,占流感住院患儿1.4%。主要表现:惊厥、意识障碍、共济失调等,因有些危重病人很快出现脑疝,所以从发病到死亡时间很短。澳大利亚14岁以下儿童IAE平均年发病率为 2.8/100万人口。
北京儿童医院PICU资料:2017年11月至2018年3月:收治52例流感危重症,死亡19例(死亡率36.54%)。31.58%存在基础病。10例死于重度ARDS,占52.63%,发病到死亡15天;7例死于IAE,占36.84%,发病到死亡3天,远远短于死于肺炎的儿童。IAE均大于1岁,病情进展更急骤。2018年11月-2019 年4月:收治了50余例危重患儿,院内死亡4例,其中1例死于重度ARDS。另外3例都死于IAE。从该年资料可见,神经系统并发症成为主要死因。
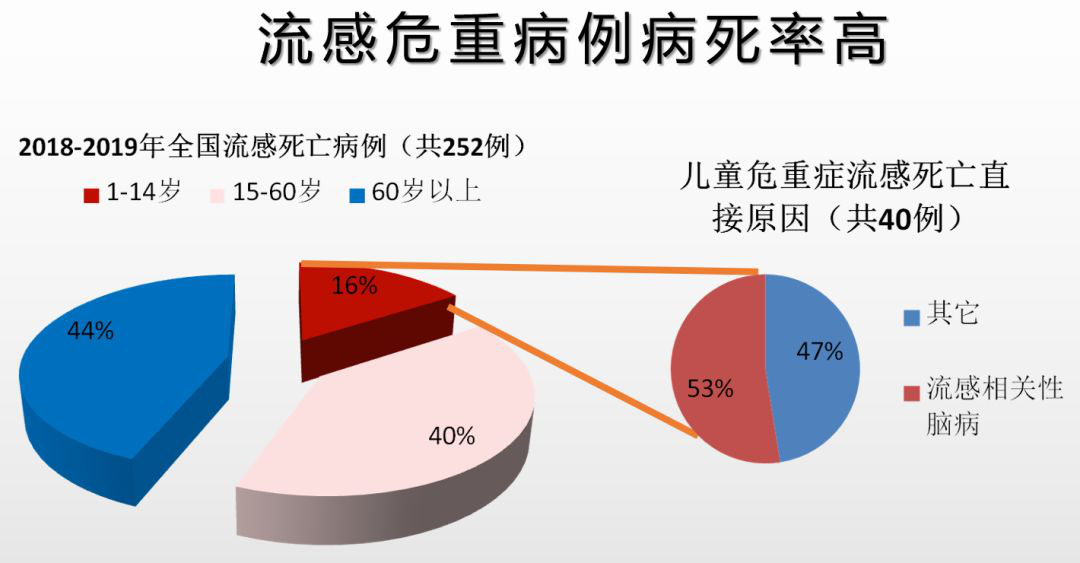
这是2018年到2019年我国上报的流感死亡病例情况。总共上报40例儿童死亡患者。死亡原因分析中可发现,53%病人死于脑病,近1/2病人死于肺炎。所以,去年脑病是死亡主因之一,占第1位。
什么是急性坏死性脑病?急性坏死性脑病(acute necrotizing encephalopathy, ANE)是一种相对少见、危及生命、快速进展性感染后急性脑病。临床表现:多由病毒感染诱发,流感病毒最多见;发病后12h~72h逐渐出现不同程度的意识障碍,惊厥;多在24h内进展至昏迷、脑疝,甚至死亡。主要表现:意识障碍,惊厥,昏迷。

这是1995年日本学者首先提出急性坏死性脑病诊断标准,总体分这四个方面。

该学者团队在2012年对诊断标准做了修改。可见,主要诊断标准变化不大,在排除疾病项里增加了几项内容。基于儿童流感相关性脑病是导致重症和死亡的主要因素之一,我国2019版诊疗方案中增加了 脑脊液检查内容:中枢神经系统受累者细胞数和蛋白可正常或升高;急性坏死性脑病典型表现为细胞数大致正常,蛋白增高。
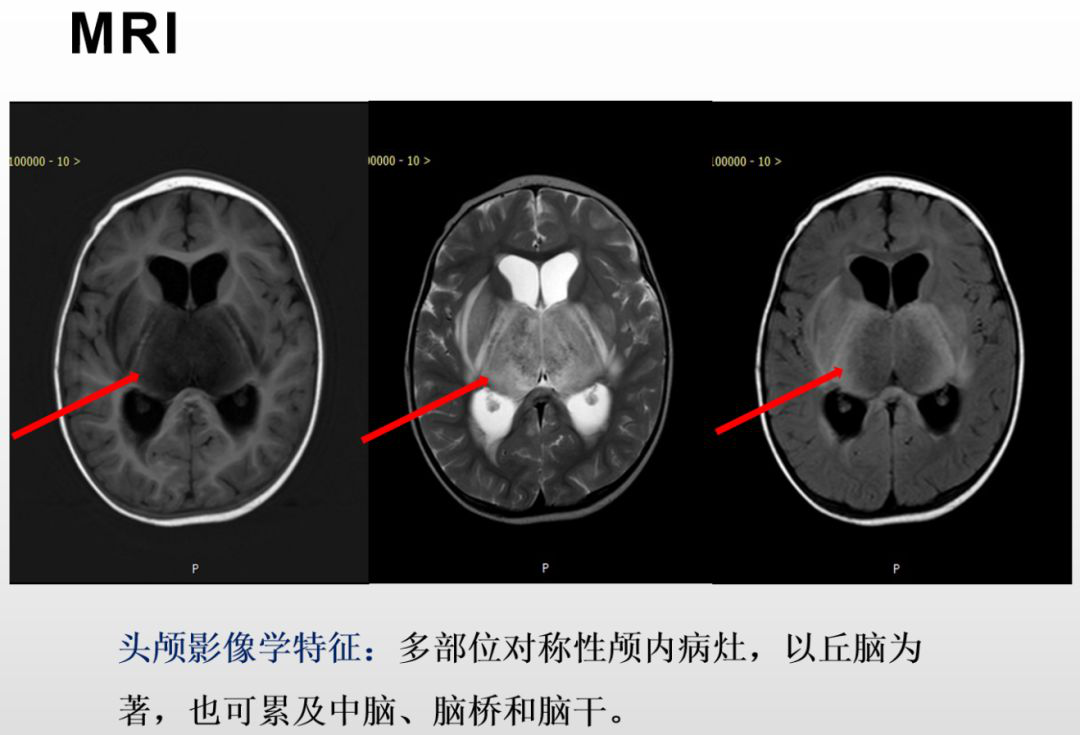

脑脊液检查,有一部分脑膜炎病人细胞数可增高,与病毒性脑炎表现相似。对脑病病人,特别是急性坏死性脑病病人,细胞数一般不高,但脑脊液蛋白增高较明显。指南增加了影像学检查描述,从核磁标的箭头处可见,患者丘脑和基底节明显低密度。所以,坏死性脑病的CT和影像学特点也写在诊疗方案中。

我们遇到流感相关性脑病,要与其他病毒感染引起的脑炎相鉴别,比如:儿童也常能见到单疱脑炎。单疱脑炎的病变一般是在单侧,非对称性,且颞叶部位多见。
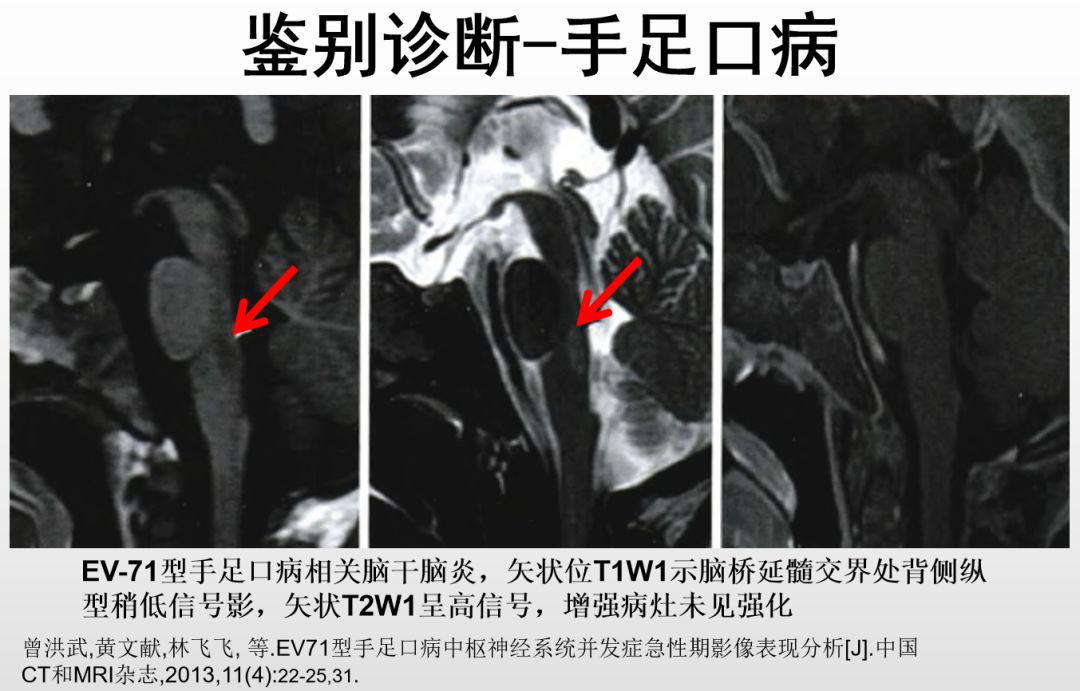
手足口病也可引起脑炎。病变主要在脑干,脑干可有明显低密度改变。
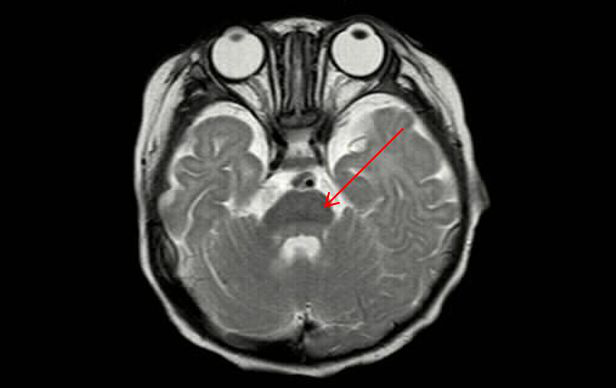
这张手足口病患儿的核磁显示脑干部位有明显低密度。
「儿童流感可引起AKI,死亡患者中40%发生AKI,部分病人出现心肌炎/暴发性心肌炎」

关于流感其他严重并发症的问题。对儿童而言,流感可有其他合并症,包括可引起急性肾损伤(AKI)。有统计数据显示:死亡患者当中40%发生AKI,比例不低。
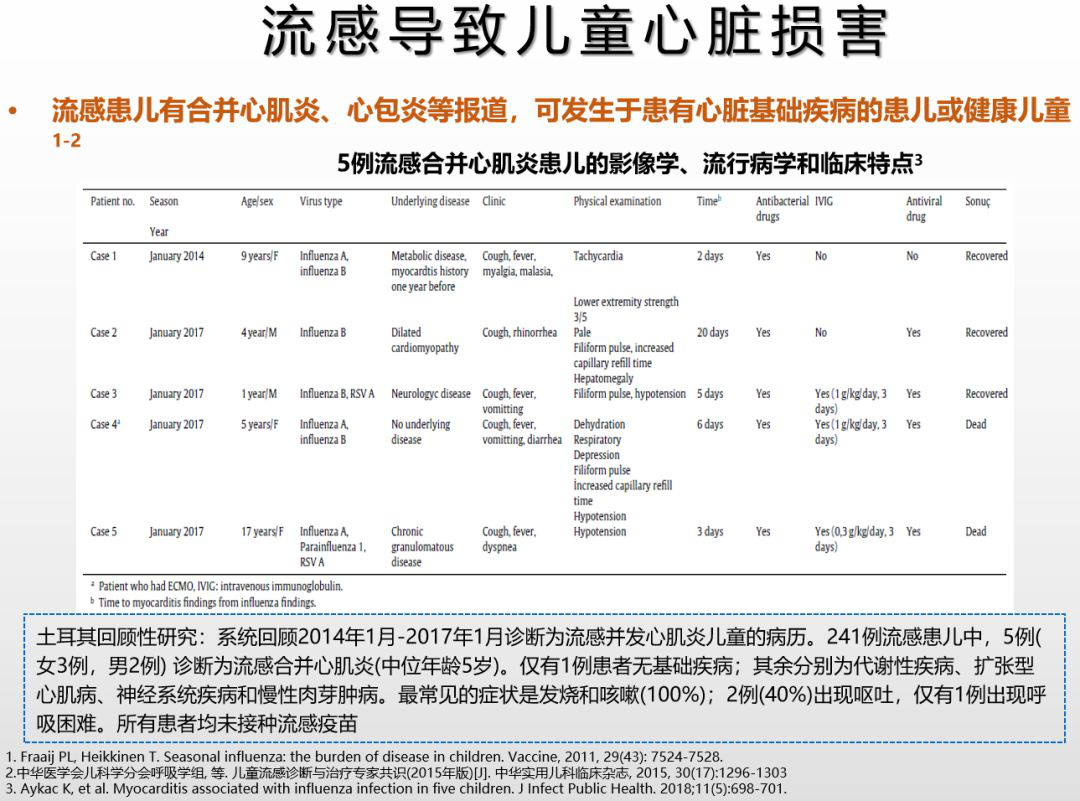
还有一部分病人可引起心脏损害,出现心肌炎甚至暴发性心肌炎。2019版诊疗方案增加了「休克病例血乳酸可增高」。因血乳酸现在很多单位都可监测,危重病人血乳酸增高,一定要考虑有无休克,要关注到休克的问题。
「<1岁儿童流感可按剂量服用奥司他韦,不主张两种NAI同时应用,也不主张增加剂量」

关于治疗进展方面的问题。2019版诊疗方案当中,对奥司他韦1岁以内的儿童用药剂量做了推荐。奥司他韦的说明书是1岁以上的使用方法,1岁以下属于超说明书用药。但前面提到了,2岁以下儿童是严重并发症的高危人群,所以1岁以下儿童患流感也应用药。诊疗方案中对1岁以下不同年龄段的儿童用药剂量做了很详细的推荐,对临床医生用药帮助很大。
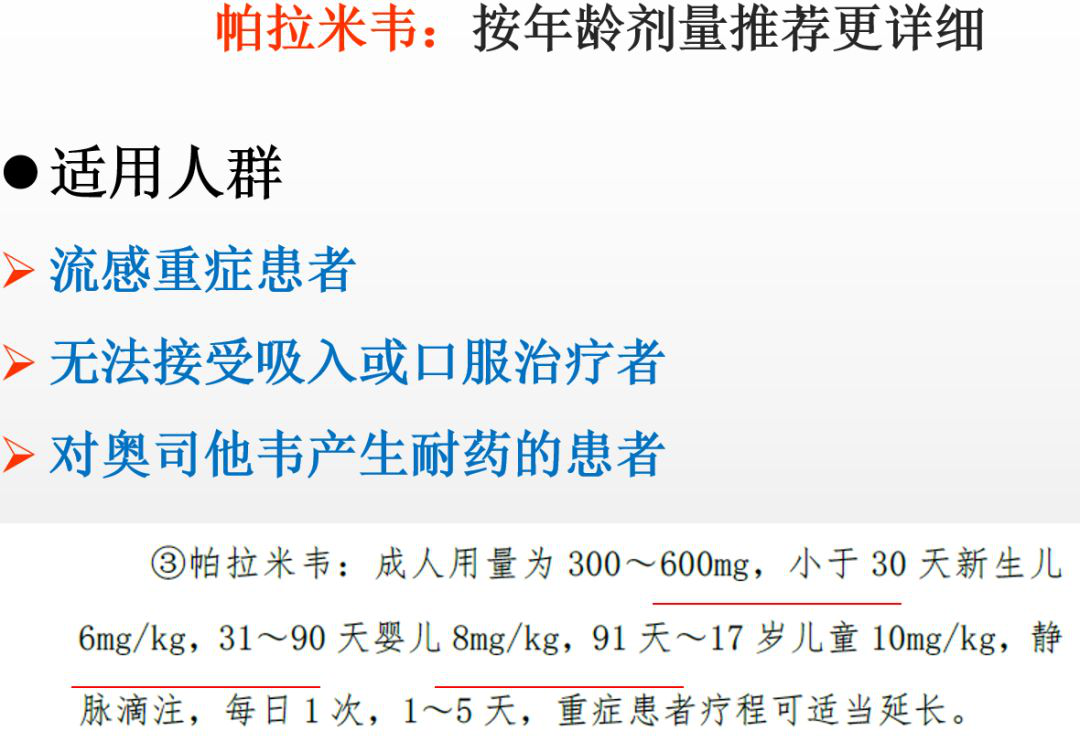
帕拉米韦并不是抗流感的一线药物,它用于重症流感患者,没有办法口服的流感高危人群,胃肠道功能障碍者。还有一些病人病情较重,但用奥司他韦后效果不好、有可能耐药的患儿。这种情况下,可考虑用帕拉米韦。2019版诊疗方案中,剂量推荐也是根据患儿年龄做了划分,如:1个月以内的儿童用6毫克,3个月以内的儿童用8毫克,3个月以上的儿童用10毫克。一般来讲,奥司他韦疗程5天左右,帕拉米韦疗程1-5天。如非特别严重的病人,体温下降,病情明显好转之后可停药,不一定需要用到5天。

今年诊疗方案中推荐新药:阿比多尔。该药在中国还未做儿童III期临床试验,所以暂时用于成人患者,对儿童患者没有推荐。

关于用药疗程和联合用药的问题。重症病人,特别是合并ARDS的病人,排毒时间延长,所以用药时间要适当延长。目前发现,部分重症病人病情好转后监测半个月排毒还是阳性,抗流感药物该用多长时间?这是一个需要探讨的话题。是用到临床明显好转了就可以停止?还是等到病原学转阴了再停止?我们的实践经验是待临床情况明显好转,体温正常后,适当延长疗程,而不是完全等待患者的病原学转阴再停药。但现在没有完全定论。不主张两种神经氨酸酶药物同时应用,也不主张增加剂量。2018年有一项亚洲的多中心研究:甲流对奥司他韦的耐药率大约是3.56%。


接种疫苗是最有效的预防方法。我国目前接种率较低,去年接种率1-2%左右,今年可能有所上升。但我们在门诊接诊或在收住院的危重病人当中发现,还是有很多患儿未接种流感疫苗。提醒医务人员,应积极接种疫苗。
专家介绍

钱素云
主任医师,教授,博导;北京儿童医院PICU主任、内科教研室主任;中华医学会儿科学会常委;北京医学会儿科学会 候任主任委员;北京医师协会儿内科专科医师分会 会长;北京肠外内营养学会 副主任委员;《中国小儿急救医学》副主编;《中华儿科杂志》总编助理/编委等。



