推荐语
对于呼吸医生来说,临床可能遇到吸入化学刺激物,出现急性中毒的病人。由于病人缺乏防护意识、自身不重视,患者起病急、入院时病情重,处理起来相当棘手。
遇到这种病人,临床上如何进行呼吸支持、控制全身和肺脏的炎症反应、纠正休克、纠正酸中毒、改善凝血功能,提高患者存活率?吸入化学刺激物后期可造成支气管扩张、闭塞性支气管炎、肺纤维化,导致肺功能低下,临床如何处理和改善?
为此,《呼吸界》已推出「吸入之殇」系列,和大家分享在处理吸入性呼吸重症病人时的亲身经历和宝贵经验。
病例资料
患者男性,58岁。既往体健。吸烟45年,30支/天,未戒烟。
1
3年期间2次因浓硝酸中招?诊疗方面的异同和经验教训值得深思?
第一次入院
用浓硝酸清洁瓷器表面污物后出现不适,夜间症状加重
2013年10月8日患者因「咳嗽、咳痰、胸闷伴咯血1天」于我院就诊。入院前1天,患者在白天工作中应用浓硝酸清洁瓷器表面污物时,不慎吸入大量刺激性气味气体,出现刺激性咳嗽,咳痰,胸闷症状。夜间上述症状加重,伴痰中带血。查体双侧肺呼吸音粗,双侧可闻及大量湿性啰音。安静状态下,呼吸室内空气测定血气分析示PH 7.52,PaCO2 30mmHg,PaO2 57mmHg。血常规示白细胞 8.64×10^9/L,中性粒细胞 7.50×10^9/L。诊断为急性硝酸中毒、化学性肺炎、急性肺损伤、肺泡性肺水肿、肺气肿。
患者于我院住院治疗,期间给予鼻导管吸氧、糖皮质激素、利尿剂,以及对症支持治疗。激素方案为甲强龙80 mg/d,静脉注射3天,之后减量至40 mg/d,静脉注射5天。治疗后第4天,呼吸室内空气测定血气分析示PH 7.45,PaCO2 36mmHg,PaO2 64mmHg,较前略有改善。胸部HRCT示双肺弥漫性、对称性沿支气管血管束走行的渗出影及实变影【图1A】,双上肺多发无壁透亮区,经积极治疗,患者症状、体征明显好转,肺部阴影亦较前明显好转【图1B】。
【图1】胸部高分辨率CT
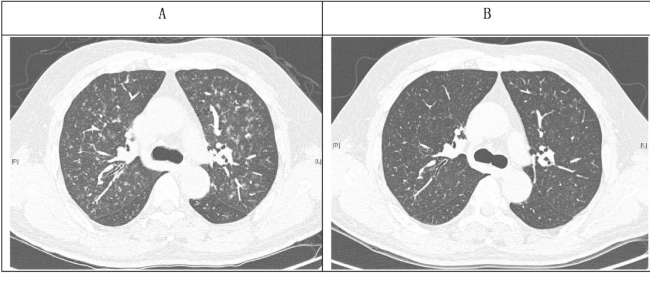
(A)第1次住院,发病第1天,
双肺弥漫性对称性沿支气管血管束走行的点状、絮状及腺泡状稍高密度模糊影;
(B)第1次出院,发病第5天,支气管血管束周围少许淡片影,双肺斑片状阴影较前明显吸收。
第二次入院
3年后,患者再次被吸入的刺激性烟雾「放倒」,仍未做防护
2016年9月28日,患者因「咳嗽、胸闷1天」来我院就诊。入院前1天,患者未做防护的情况下使用浓硝酸,吸入刺激性烟雾约10分钟,立即出现刺激性咳嗽及胸闷症状。接触后8小时患者胸闷加重,出现活动性气短,咳粉红色泡沫痰,头晕,乏力,再次就诊于我院。查体双侧呼吸音粗,双下肺可闻及多量湿啰音。呼吸室内空气测定血气分析示PH 7.42,PaCO2 39 mmHg,PaO2 58 mmHg。胸片示双肺弥漫性片絮影【图2B】,胸部HRCT示双上肺胸膜下多发囊泡状透亮影,双肺支气管血管束增多增粗,双肺弥漫性,对称性沿支气管血管束走行的片絮状及大片状稍高密度模糊影【图2A】。血常规示白细胞 8.94×10^9/L,中性粒细胞 7.49×10^9/L。诊断为急性硝酸中毒、化学性肺炎、急性呼吸窘迫综合征、肺泡性肺水肿、肺气肿。
患者再次住院治疗,期间给予氧疗、激素、利尿剂及相应对症支持治疗。激素治疗方案为甲强龙80mg/d,静脉注射3天;之后减量为甲强龙40mg/d,静脉注射3天;同时雾化吸入布地奈德、异丙托溴铵混悬液。治疗后症状、体征好转,住院后第5天复查血气分析(未吸氧):PH 7.45,PaCO2 40 mmHg,PaO2 67 mmHg。胸片示双肺渗出影较前明显减轻【图2C】。肺功能:用力肺活量(FVC)4.2 L(101.9占预计值%),第1秒用力呼气容积(FEV1) 3.1 L(92.8占预计值%),FEV1/FVC 72.4%,残气容积(RV) 3.2L(139.3占预计值%),肺总量(TLC) 6.9 L(101.8占预计值%),RV/TLC 46.5%,一氧化碳弥散量(DLCOc SB)68.4占预计值%,提示轻度阻塞性通气功能障碍,残气/肺总量%增高,弥散量降低。患者出院后继续应用布地奈德福莫特罗粉吸入剂(160/4.5 mg)每日2次,出院后1月复查血气分析(未吸氧):PH 7.42,PaCO2 38 mmHg,PaO2 72 mmHg。
【图2】治疗前后胸部高分辨率CT和胸部X线片
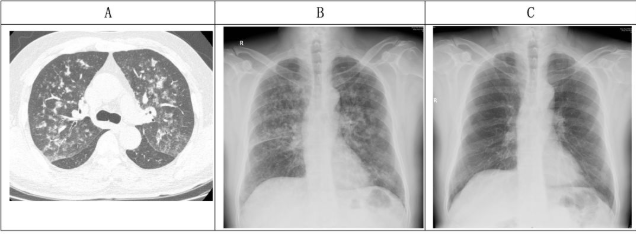
(A)第2次住院,发病第1天,胸部HRCT示双肺支气管血管束增多增粗,
双肺弥漫性,对称性沿支气管血管束走行的小结节状、团絮状及大片状稍高密度模糊影。
(B)第2次住院,发病第1天,双肺弥漫性片絮影;
(C)第2次出院,发病第5天,双肺透光度减低,
双侧肺纹理模糊、增粗,双肺可见少量片絮状影,较前明显好转。
2
3年间2次发病入院,患者的工作环境和工作流程从哪种角度做了帮凶?
患者从事景泰蓝瓷器制作工作30余年,主要工作为应用浓硝酸清洁瓷器表面污物,即将铜胎置于硝酸溶液中,浸泡3至5遍,每次持续2~3秒,直至胎面污垢清洗干净。工作间8㎡,操作台1㎡,周围环绕塑料布,顶部有排风扇,清洗过程中硝酸溶液可见气体溢出。
患者首次发病当天(2013年10月7日)14时,工作中未做防护,不慎吸入大量窒息性气味气体,出现刺激性咳嗽,咳痰,胸闷症状,于室外休息10分钟后继续工作。
第二次发病当天(2016年9月27日)16时,患者于工作中仍未做防护,吸入窒息性气味气体约10分钟,出现刺激性咳嗽,胸闷症状,未予重视,继续完成工作。
讨论分析
硝酸是一种具有强氧化性、强腐蚀性的无机强酸,易挥发,有窒息性气味。广泛应用于染料、化肥及医药中间体的制造。硝酸引起的职业性损害常因工作区域通风不足,或缺乏防御设施导致吸入性中毒 [1,2]。反复急性硝酸中毒未见报道,本文报道反复硝酸吸入导致急性化学性肺损伤1例。
本例患者使用浓硝酸清洁景泰蓝,工作场所通风设施差,劳动者未进行个人防护,反复吸入硝酸烟雾,虽无现场劳动卫生学资料,但根据患者的症状体征,及职业接触史,参照职业性急性化学物中毒性呼吸系统疾病诊断标准(GBZ73-2009)[1],诊断为急性重度硝酸中毒。
硝酸在光照或加热条件下可产生二氧化氮,进入肺组织后可造成氮氧化物中毒,继而造成支气管、肺泡及其周围毛细血管损伤。气道由丰富的感觉神经末梢支配,吸入硝酸烟雾后,一方面刺激气道内丰富的感觉神经末梢分泌神经肽 [3,4],使气道收缩,而此时气道黏膜损伤不能产生起中和作用的内肽酶;另一方面也会引起气道炎症反应,特别是肥大细胞释放前列腺素和白三烯,加剧气管收缩,最终可导致气管痉挛。吸入硝酸烟雾引发自由基生成,损伤细胞,破坏细胞DNA [5],发生脂质过氧化反应破坏细胞膜,增加其通透性,导致大量蛋白渗出、固化,引起气道重塑,发展为闭塞性细支气管炎。同时,肺微循环阻力增加,肺泡内渗出增加,导致肺间质和肺泡性肺水肿 [6]。
急性吸入硝酸烟雾,其初始仅表现为轻、中度呼吸道刺激性症状,通常于24小时内呼吸困难进行性加重,出现严重肺损伤表现 [7],一次高浓度暴露,可导致支气管哮喘、肺水肿、急性呼吸窘迫综合征 [8]。刺激性气体反复暴露可导致支气管哮喘、慢性支气管炎、慢性阻塞性肺疾病、闭塞性细支气管炎 [8-10]。本例患者反复发生急性硝酸烟雾吸入,高浓度暴露导致化学性肺炎、肺水肿、急性呼吸窘迫综合征。由于工作场所通风设施差,劳动者未进行个人防护,具有长期反复低浓度硝酸烟雾暴露,引起慢性气道炎症和气道重塑;患者同时是重度吸烟者,烟草暴露与职业接触起到协同作用,引起慢性支气管炎、阻塞性肺气肿,导致肺功能障碍和低氧血症。
化学刺激物吸入性肺损伤通常进行支持性治疗 [9,10]。停止接触是首要措施,监测生命体征,同时给予氧疗、呼吸支持治疗,吸入支气管扩张剂解除气道痉挛是刺激性气体急性暴露后的常规治疗方案 [10]。糖皮质激素具有抗炎、抗过敏、抗休克和抑制免疫反应等多种药理作用,应用激素要注意给药途径和剂量,提高疗效、减少不良反应。在刺激性气体导致急性肺损伤时,往往需要静脉应用激素,减轻全身和肺脏的炎症反应,例如中效激素甲泼尼龙,作用时间为12~36h,根据病情初始剂量为每天1~2 mg.kg-¹,并逐渐减量,维持2~4周 [9]。吸入激素是最强的气道局部抗炎药物,药物直接作用于呼吸道,所需剂量小,通过消化道和呼吸道进入血液的药物大部分在肝脏灭活,全身不良反应少 [9]。本例患者联合静脉激素和吸入激素,使急性肺损伤得到迅速缓解。
参考文献
[1] GBZ73-2009. 职业性急性化学物中毒性呼吸系统疾病诊断标准[S].
[2] 乌日娜,杨敬平,徐喜媛. 吸入浓硝酸烟雾中毒2例临床救治[J]. 临床肺科杂志, 2014,19(3): 576-7.
[3] Fontan JJ. On lung nerves and neurogenic injury[J]. Ann Med. 2002,34(4):226-40.
[4] Fontan JJ, Cortright DN, Krause JE, et al. Substance Pand neurokinin-1 receptor expression by intrinsic airway neurons in the rat[J]. Am J Physiol Lung Cell Mol Physiol. 2000,278(2):L344–55.
[5] Fink MP. Role of reactive oxygen and nitrogen species in acute respiratory distress syndrome[J]. Curr Opin Crit Care, 2002, 8(1):6-11.
[6] Katahira J, Murakami K, Schmalstieg FC. Role of anti-L-selectin antibody in burn and smoke inhalation injury in sheep[J]. Am J Physiol Lung Cell Mol Physiol, 2002;283:L1043-50.
[7] Peter C, Muskat MD. Mass casualty chemical exposure and implications for respiratory failure[J]. Respir Care, 2008;53(1):58-63.
[8] Lee LT, Ho CHB, Putti TC. Bronchiolitis obliterans organizing pneumonia following nitric acid fume exposure[J]. Occupational Med, 2014, 64:136-8.
[9] 叶俏. 肺损伤剂的毒理学机制及中毒救治[J].中国药理学与毒理学杂志, 2016, 30(11): 1198-204.
[10] Dries DJ, Endorf FW. Inhalation injury: epidemiology, pathology, treatment strategies [J]. Scand J Trauma Resusc Emerg Med, 2013, 21:31.
作者介绍




