本期介绍北京协和医院呼吸与危重症医学科王孟昭教授团队在2021年12月发表于杂志「Translational Lung Cancer Research」上的文章 「Correlations between peripheral blood biomarkers and clinical outcomes in advanced non-small cell lung cancer patients who received immunotherapy-based treatments」。

接受免疫治疗的晚期非小细胞肺癌患者其外周血生物标志物与临床结局的关系的研究
作者
石岳泉,刘潇衍,刘佳,张东明,刘湘宁,岳圆,周晴,高晓星,陈闽江,徐燕,赵静,钟巍,Mariano Provencio, Jacek Jassem, Terence M. Williams, Andreas Seeber, Florian Kocher, 王孟昭*
背景和目的
免疫检查点抑制剂 (immune checkpoint inhibitors, ICI) 是晚期非小细胞肺癌(non-small cell lung cancer, NSCLC)的标准治疗方案。外周血生物标志物(peripheral blood biomarker, PBB) 与ICI治疗后患者临床结局的预测作用仍有待探讨。本研究旨在探索PBB与NSCLC患者接受ICI治疗的疗效以及发生irAEs之间的关系。
患者和方法
回顾性地纳入了从2015年1月1日至2020年12月31日在北京协和医院接受ICI或化疗联合ICI治疗的晚期NSCLC患者(n=103)。PBB包括外周血细胞相关参数和细胞因子水平。使用Kaplan-Meier法分析PBB与生存的关系。使用Logistic回归分析PBB与是否发生irAEs的关系。研究分别对所有患者 (n=103)、仅接受ICI治疗的患者 (n=32) 和接受化疗联合ICI治疗的患者 (n=71) 进行了分析。
结果
1、PBB与生存的关系
1.1 在所有患者 (n=103) 中、仅接受ICI治疗的患者 (n=32) 中、接受化疗联合ICI治疗的患者 (n=71) 中,低预后营养指数 (prognostic nutritional index, PNI)≤45与总生存(overall survival, OS)较短相关。
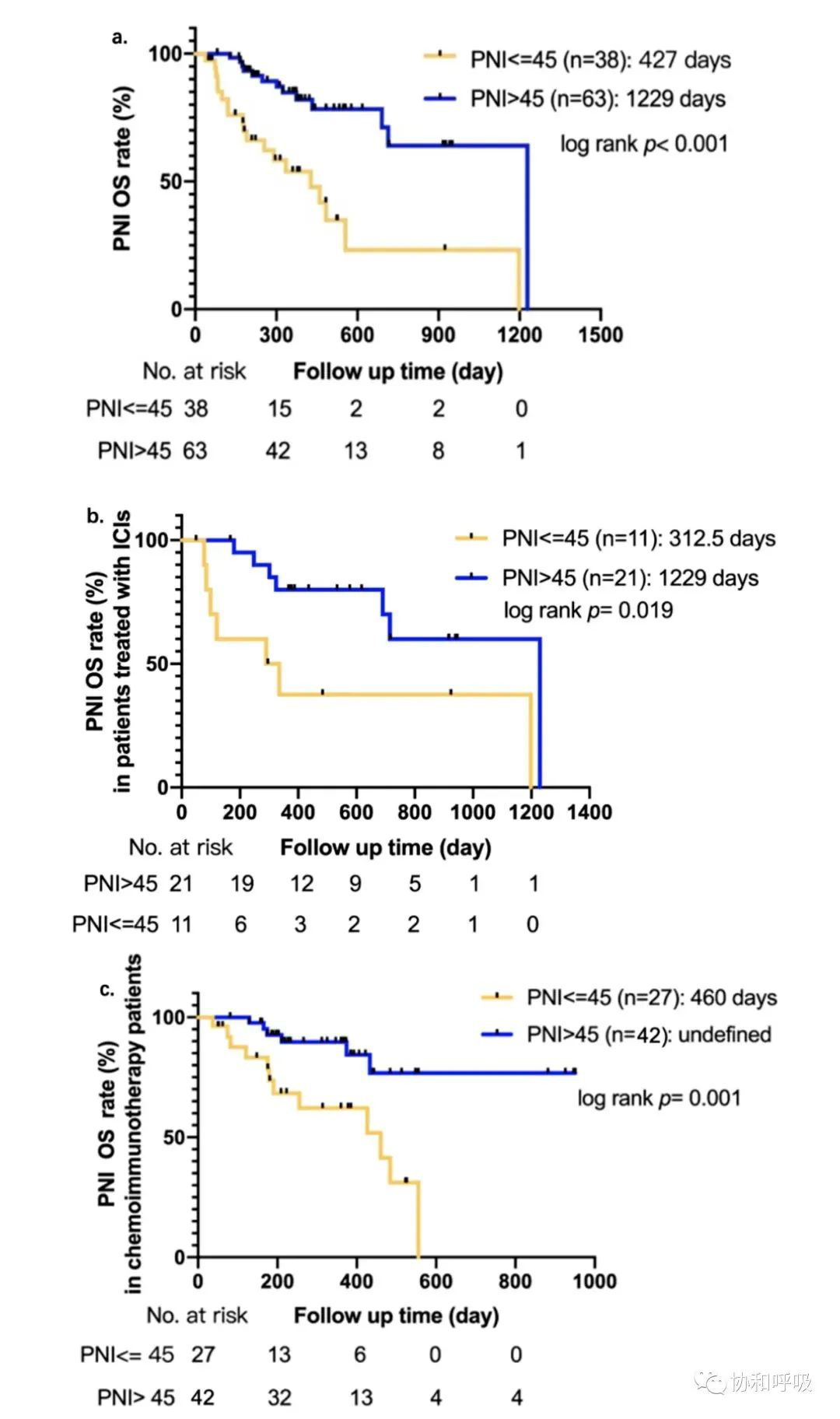
图1. 治疗前预后营养指数与非小细胞肺癌患者接受免疫治疗后的总生存分析。(a)101例患者治疗前预后营养指数(>45 vs ≤45)与患者OS的分析(2例患者无治疗前PNI结果);(b)32例接受单纯免疫治疗患者治疗前预后营养指数(>45 vs ≤45)与患者OS的分析;(c)69例接受化疗联合免疫治疗患者治疗前预后营养指数(>45 vs ≤45)与患者OS的分析(2例患者无治疗前PNI结果)。
1.2 在全组患者中白细胞介素-6 (interleukin-6) >13.80 pg/mL、在仅接受ICI的患者中IL-6>11.30 pg/mL、在接受化疗联合ICI治疗的患者中IL-6>11.85 pg/mL,与较差的PFS和OS相关,p值均小于0.05。
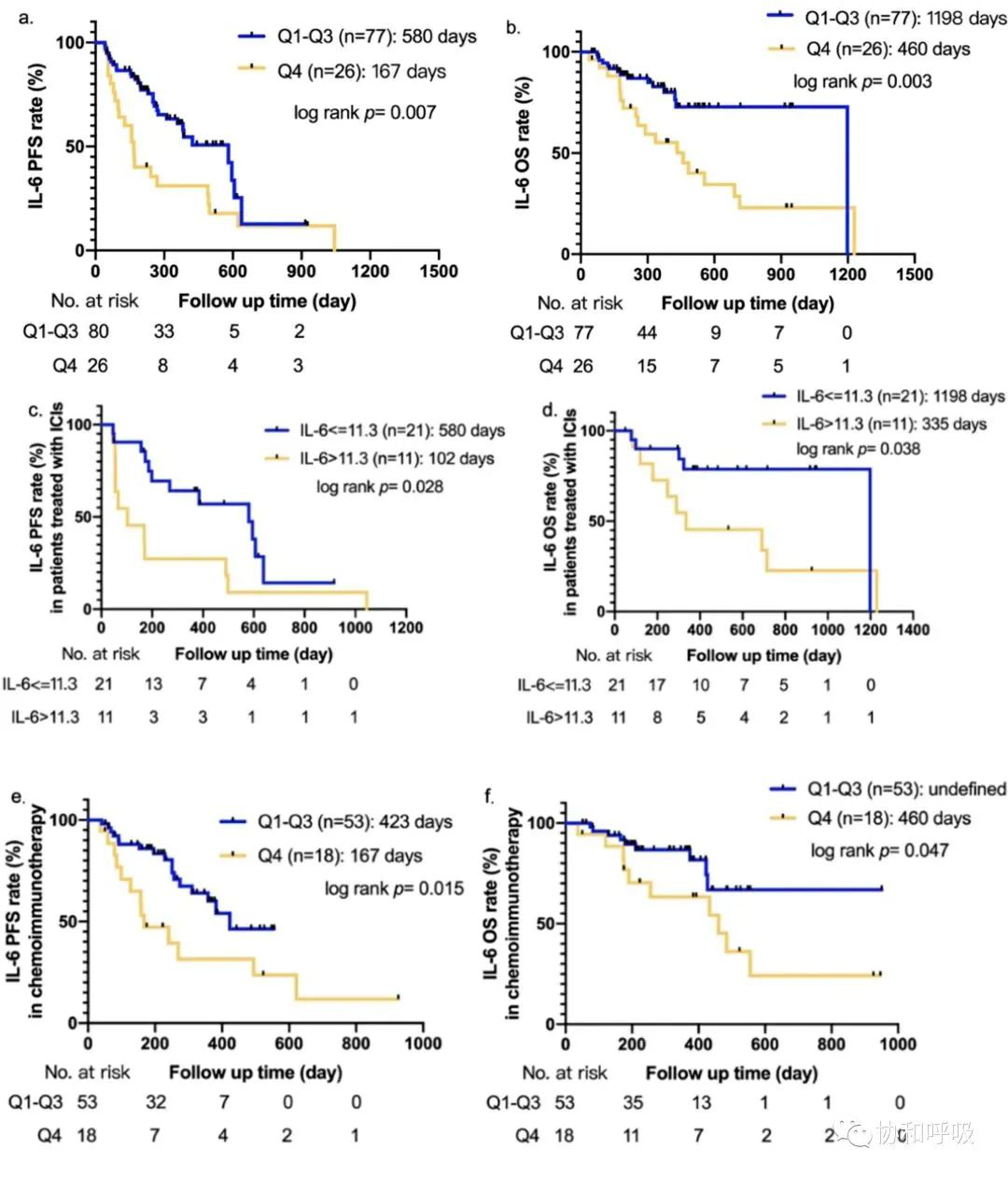
图2. 治疗前IL-6水平与接受ICI治疗的III-IV期NSCLC患者生存的关系。(a)103例患者接受治疗前IL-6水平(Q1-Q3[≤13.8pg/ml]vsQ4[>13.8pg/ml])的PFS分析;(b)103例患者接受治疗前IL-6水平(Q1-Q3[≤13.8pg/ml] vsQ4[>13.8pg/ml])的OS分析;(c)32例患者接受单纯免疫治疗前IL-6水平(≤11.3pg/mlvs>11.3pg/ml)的PFS分析;(d)32例患者接受单纯免疫治疗前IL-6水平(≤11.3pg/ml vs>11.3pg/ml)的OS分析;(e)71例患者接受化疗联合免疫治疗前IL-6水平(Q1-Q3[≤11.85pg/ml]vsQ4[>11.85pg/ml])的PFS分析;(f)71例患者接受化疗联合免疫治疗前IL-6水平(Q1-Q3[≤11.85pg/ml] vsQ4[>11.85pg/ml])的OS分析。
1.3 在全组患者中,治疗开始后IL-6升高与较差的OS相关 (p<0.001)。
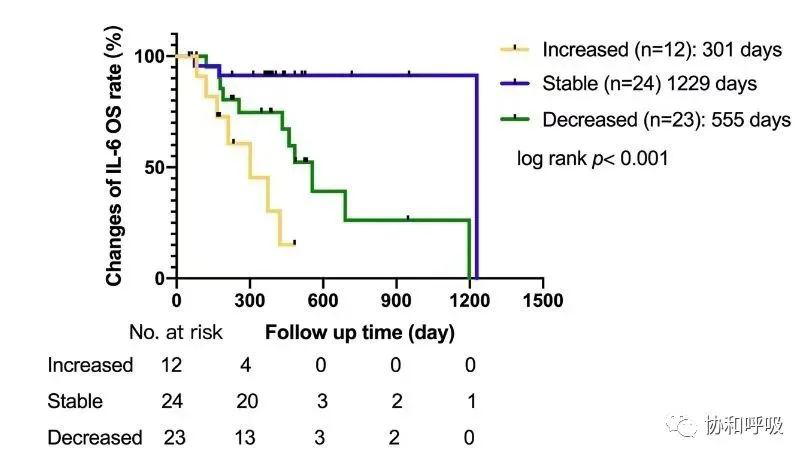
图3.开始治疗后6-8周根据IL-6变化趋势分组的OS分析(上升vs稳定vs下降)。
2、PBB与irAEs的关系
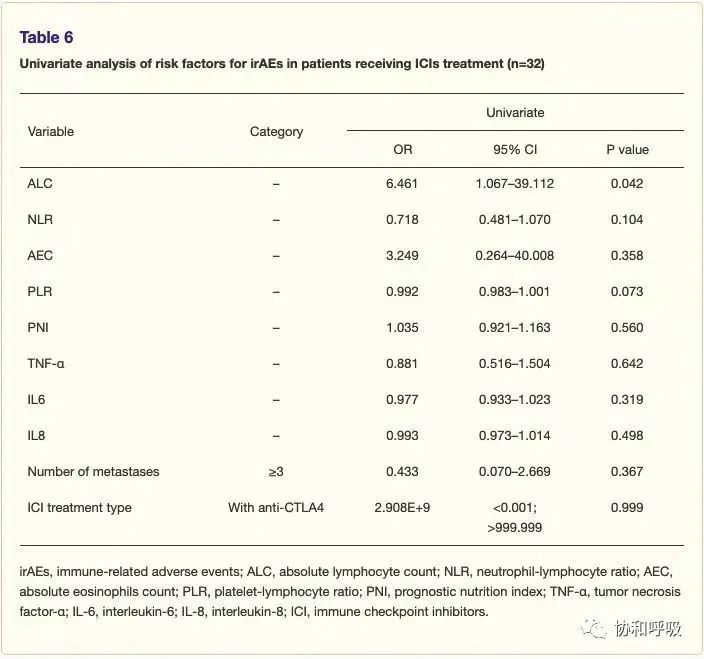
2.1 irAEs的危险因素:共103例患者纳入本研究,其中38例 (36.9%) 发生了57次irAEs,最常见的irAEs为皮疹 (n=13)、丙氨酸氨基转移酶/胆红素升高 (n=8) 和甲状腺功能减退 (n=7)。在全组患者中,治疗前的淋巴细胞绝对值计数 (absolute lymphocyte count, ALC) [优势比 (odds ratio, OR) 2.165; 95% 置信区间(confidence interval, CI) 1.040-4.509, p=0.039]、肿瘤的远处转移数量 (>2 vs ≤2, OR 0.196, 95%CI 0.051-0.753, p=0.018) 与irAEs的发生风险独立相关。在接受单纯ICI治疗的患者亚组中,也观察到ALC水平与irAEs发生风险增加相关 (OR 6.461; 95%CI 1.067至39.112, p=0.042)。但在接受化疗联合ICI治疗的患者亚组中,未发现ALC与irAEs的发生存在显著相关性。
2.2 irAEs与生存的关系:与未发生irAEs的患者相比,发生irAEs的患者的无进展生存期和总生存期更长,但两组之间无统计学差异。
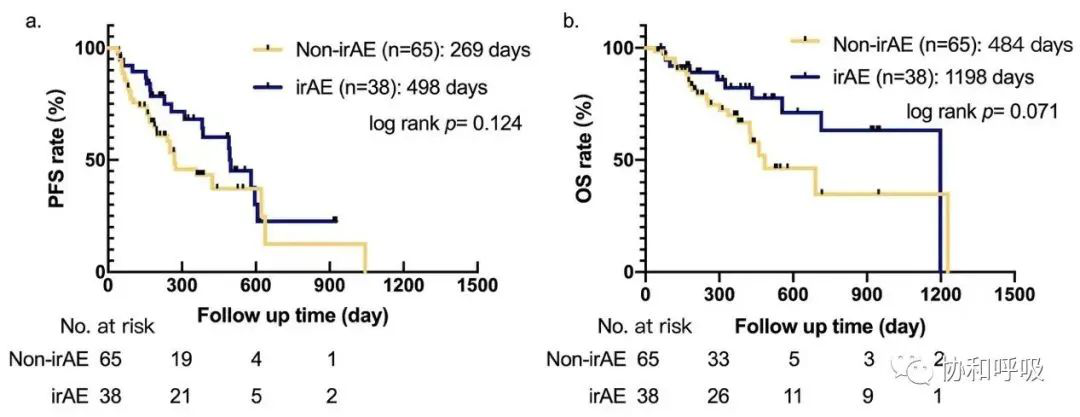
图4. 103例患者根据是否发生irAEs分组的生存分析。(a)103例患者根据是否发生irAEs的PFS分析;(b)103例患者根据是否发生irAEs的OS分析。
结论
PBB可作为接受ICI治疗或化疗联合ICI治疗的晚期NSCLC患者疗效或irAEs预测的可靠指标。在接受ICI治疗的III-IV期NSCLC患者中,高PNI和低IL-6与长生存期相关。治疗前外周血ALC水平与患者irAEs的风险正相关。
评论
免疫检查点抑制剂问世后为肿瘤患者治疗方式提供了新的选择。寻找对免疫治疗结局有预测作用的生物标志物有利于临床医生筛选最可能从治疗中获益的患者。本研究通过分析治疗前7天内的外周血细胞、细胞因子结果与免疫治疗疗效和发生irAEs的关系,为外周血生物标志物在接受免疫检查点抑制剂的NSCLC患者治疗结局中的预测作用提供了证据。
第一作者

石岳泉
北京协和医院呼吸与危重症医学科2019级博士研究生,即将进入北京协和医院内科临床博士后项目,师从王孟昭教授,主要从事呼吸系统恶性肿瘤内科治疗的临床和基础研究。
通讯作者

王孟昭
主任医师,教授,博士研究生导师。中国医学科学院北京协和医院呼吸与危重症医学科主任。多年来致力于呼吸道疾病诊治及科研工作。
本文转载自订阅号「协和呼吸」
原链接戳:王孟昭教授团队发表:接受免疫治疗的晚期非小细胞肺癌患者其外周血生物标志物与临床结局的关系的研究 | 论文撷英[9] · 协和呼吸



