一、病史简介
男性,51岁,浙江嘉兴人。
主诉: 发 热、咳嗽咳痰10天,痰血2天。
现病史: 2022-08-14 无诱因出现发热, Tmax 39℃,伴咳嗽咳痰、心悸、乏力、肌肉酸痛,无腹痛腹泻等,自服NSAIDs退热。
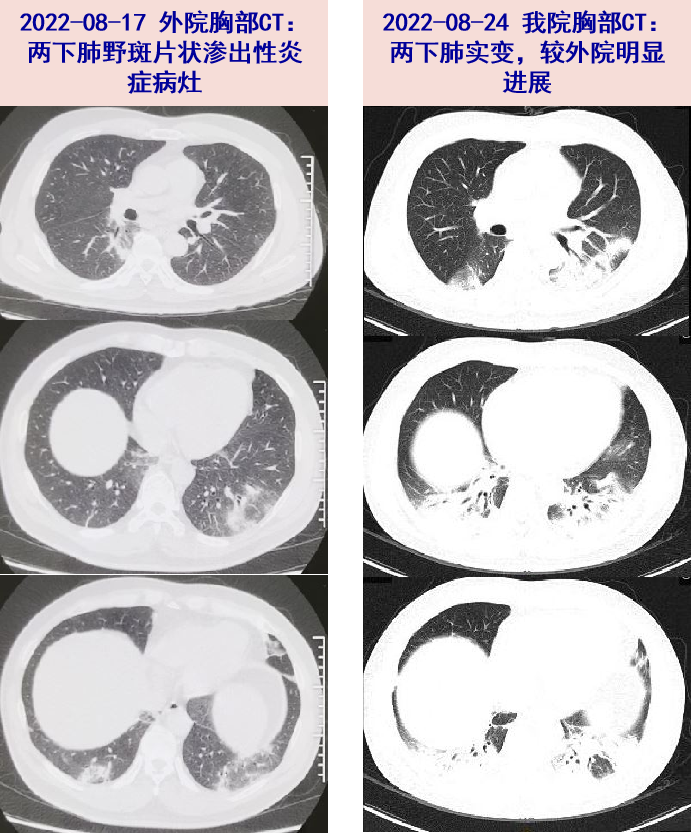
2022-08-17 仍有发热伴活动后气促,外院查WBC 10.24X10^9/L,N% 93%,CRP 221.4mg/L,PCT 1.58ng/ml,sCr 172.7μmol/L,Na 133mmol/L,尿常规:隐血2+,蛋白2+,动脉血气:pH:7.458,PaCO2:25.8mmHg,PaO2:51.8mmHg,痰涂片找细菌:革兰阴性杆菌1+,痰涂片找真菌、抗酸杆菌阴性,胸部CT:两下肺炎症,考虑社区获得性肺炎,08-17起予氨苄西林2g ivgtt q8h抗感染,08-18仍有高热,I型呼衰伴AKI,病情重,加用甲泼尼龙20mg ivgtt qd(08-18至08-20)抗炎,08-19痰细菌培养回报阴性,停氨苄西林,改头孢哌酮舒巴坦2g ivgtt q8h+多西环素0.1g po q12h抗感染,08-21甲泼尼龙加量至20mg ivgtt q12h后患者热退,乏力、肌肉酸痛等症状好转。
2022-08-21 复查WBC 8.37X10^9/L,CRP 109.8mg/L,PCT 0.98ng/ml,ALT/AST:67/53IU/L,sCr 102umol/L;患者出现痰中带血丝,当地建议入ICU治疗,患者及家属拒绝,为进一步诊治,08-23收入我科。
既往史: 有高血压病史,否认糖尿病、慢性肾病等,否认结核、肝炎。 吸烟20年,1包/日。
二、入院检查(2022-08-23入院)
体格检查:
T:36.3℃,P:88次/分,R:20次/分,BP:123/91mmHg
神清,全身皮肤无皮疹;浅表淋巴结未及肿大;双肺呼吸音低,未及明显干湿啰音;腹平软,无压痛及反跳痛,双下肢无水肿。
实验室检查:
血常规:WBC 7.85X10^9/L,N 73%,Hb 146g/L,PLT 316X10^9/L。
炎症标志物:hs-CRP 44.1mg/L,ESR 51mm/H,PCT 0.27ng/mL。
血气分析(未吸氧):PaO2 66mmHg,SaO2 94.2%。
生化:ALT/AST 71/65U/L,Alb:32g/L,sCr 100μmol/L,Na 142mmol/L,CK 144U/L,IgE 1848U/ml,LDH 320U/L。
D-D 0.63 mg/L。
尿常规:红细胞阴性,蛋白阴性。
T-SPOT A/B 1/7(阴性对照0/阳性对照343),血隐球菌荚膜抗原、G试验、GM试验阴性。
自身抗体均阴性。肿瘤标志物:Cyfra211 4.9ng/mL,余均阴性。
细胞免疫:CD4 54.1%,CD8 18.8%,CD4/CD8 2.9,B淋巴细胞绝对计数 235cells/uL,T淋巴细胞绝对计数 969cells/uL,Th淋巴细胞绝对计数 688cells/uL。
辅助检查:
2022-08-24 心电图:窦性心动过缓,T波改变(T波在V5V6导联低直立,<同导联R/10)。
2022-08-24 心超:左房增大,室间隔基底段增厚,LVEF:62%。
2022-08-24 胸部CT:两肺炎症,左侧胸腔少量积液。
三、临床分析
病史特点:中年男性,急性起病,主要表现为发热、咳嗽咳痰,伴痰血,血白细胞轻度升高,CRP、PCT明显升高,胸部CT为两下肺炎症,考虑社区获得性肺炎,予β-内酰胺类、四环素类抗感染,效果不佳,激素抗炎后症状有好转,随访血WBC、CRP、PCT下降,但CT较前进展,鉴别诊断需考虑如下病原体:
1、普通细菌感染:CAP常见病原体有肺炎链球菌、流感嗜血杆菌等,患者急性起病,发热伴咳嗽咳痰,WBC、CRP、PCT升高,胸部CT为两下肺炎症,部分实变,首先考虑普通细菌感染,但经验性抗感染效果不佳,CT进展不符合普通细菌感染表现,入院后可多次送检痰培养,必要时可进行非培养技术如呼吸道病原体的多重PCR等协助明确病原体。
2、非典型病原体感染:夏季发病,PCT明显升高,CT进展快,迅速出现I型呼衰,伴肾功能不全、肝酶升高等肺外表现,需要考虑非典型病原体感染尤其是军团菌可能;但患者低钠血症、腹泻不明显,四环素类效果不佳,为不支持点。必要时可行支气管镜检查,采集BALF送mNGS检查。
3、病毒感染:患者血白细胞升高,以中性粒细胞升高为主,PCT升高,胸部CT表现以两下肺渗出、实变为主,不支持单纯的病毒感染。
4、真菌感染:患者非免疫受损宿主,既往无基础疾病,发病前无明确真菌接触史,胸部CT未见典型的真菌感染征象,入院查G试验、GM试验、隐球菌荚膜抗原、痰真菌涂片阴性,目前不考虑真菌感染。
四、进一步检查、诊治过程和治疗反应
• 2022-08-24 行支气管镜检查,见管腔通畅,于右下叶前+外基底段灌洗,右下叶后基底段阴影处活检并刷检,术后起予左氧氟沙星0.5g ivgtt qd经验性抗感染,辅以吸氧、保肝等治疗。
• 2022-08-25 灌洗液及肺组织涂片找细菌、真菌、抗酸杆菌、Xpert-TB均阴性。
• 2022-08-26 灌洗液细菌培养阴性。
• 2022-08-27 灌洗液mNGS(08-24采集):检出嗜肺军团菌核酸序列572条。

• 追问病史,患者发病前2周左右至浙江某市出差,住宿酒店空调数月未用未曾清洗,综合考虑嗜肺军团菌肺炎诊断明确,继续予左氧氟沙星0.5g ivgtt qd抗感染。
• 2022-08-29 肺组织病理(08-24送检):炎症性病变,未见肉芽肿结节,特染(-)。

• 2022-08-29 出现躯干四肢散在红色粟粒大小皮疹伴瘙痒,皮肤科会诊考虑药物性皮炎,停左氧氟沙星,改阿奇霉素0.25g po qd抗感染,并加用抗过敏治疗。
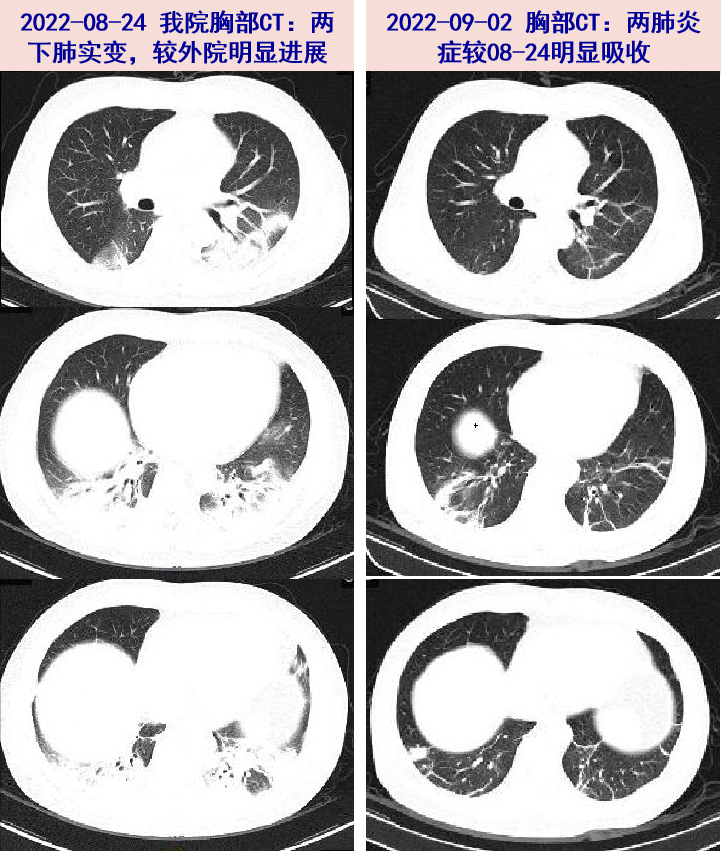
• 2022-09-02 复查胸部CT:两肺炎症,较前22-08-24明显吸收,胸腔积液基本吸收。
• 2022-09-07 治疗后患者咳嗽咳痰、气促好转,皮疹消退,复查WBC 6.76×10^9/L,N 74%,ESR 10mm/H,hs-CRP 0.4mg/L,ALT/AST 27/13U/L,sCr 95μmol/L,予出院,继续阿奇霉素0.25g po qd抗感染。

五、最后诊断与诊断依据
最后诊断
1、社区获得性肺炎(嗜肺军团菌感染)
2、药物性皮炎
诊断依据
患者中年男性,夏季急性起病,发病前入住一家长时间未清洁和使用的招待所类的旅店,以发热、咳嗽咳痰、活动后气促为主要表现,WBC、CRP及PCT升高,胸部CT示快速进展的两肺炎症,痰、BALF及肺组织普通细菌培养阴性,BALF mNGS检出嗜肺军团菌,肺组织病理示炎症性病变,予抗军团菌治疗后症状好转,血白细胞及炎症标志物下降,两肺炎症明显吸收,故嗜肺军团菌肺炎诊断明确。
六、经验与体会
1、军团菌自发现至今已40余年,包括不同菌种和血清型,以嗜肺军团菌常见,其分布广泛,通常在夏末初秋因接触受污染水源而感染。军团菌感染可散发或暴发流行,暴发往往与医院、酒店、公寓楼等大型设施的供水污染有关。在暴发期发病或存在接触受污染水源等流行病学因素时应高度怀疑军团菌感染。此外当成人CAP患者出现伴相对缓脉的发热、急性发作性头痛、非药物引发的意识障碍或嗜睡、非药物引起的腹泻、休克、急性肝肾功能损伤、低钠血症、低磷血症、对β-内酰胺类抗菌药物无应答时,也要考虑到军团菌肺炎的可能。本例患者夏季发病,曾有酒店居住史及未清洗空调使用史,具有感染军团菌的流行病学因素,患者肺炎进展迅速,合并肝肾功能损伤等肺外表现,β-内酰胺类治疗效果不佳也提示军团菌感染可能。
2、军团菌肺炎与其他类型肺炎不易鉴别,且容易进展为重症肺炎,未及时有效治疗会严重影响预后,因此早期诊断尤为重要。军团菌诊断方法包括培养法、PCR检测、血清抗体检测及尿抗原检测,各有优缺点。细菌培养法是诊断军团菌感染的金标准,但需要采用缓冲炭酵母提取物(BCYE)琼脂培养基,常规细菌培养难以明确。PCR检测是诊断军团菌感染的首选方法,可检测所有具有临床意义的军团菌菌种和血清型。血清抗体及尿抗原检测临床应用不多。本例患者痰、BALF、肺组织常规细菌培养阴性,最终经mNGS明确诊断,体现了mNGS对非典型病原体的诊断价值。
3、军团菌感染可选用氟喹诺酮类、大环内酯类和四环素类,左氧氟沙星和阿奇霉素是治疗首选药物。军团菌肺炎的治疗疗程尚不明确,一般至少治疗5日,病情稳定且至少48h无发热可考虑停药。重症肺炎或合并症较多者可能需要治疗7-10日,有并发症(如肺脓肿、脓胸或肺外感染)和免疫抑制患者通常需要延长治疗时间。本例患者入院后予左氧氟沙星经验性抗感染治疗,同时覆盖常见及非典型病原体,患者肺炎进展迅速,合并呼吸衰竭、肝肾功能损伤,积极明确病原体后使临床治疗更有的放矢,患者总体治疗效果良好,但考虑病情重,适当延长治疗疗程。
参考文献 (可上下滑动浏览)
[1] 中华医学会呼吸病学分会.中国成人社区获得性肺炎诊断和治疗指南(2016年版)[J].中华结核和呼吸杂志,2016,39(4):253-279.DOI:10.3760/cma.j.issn.1001-0939.2016.04.005.
[2] Peci A, Winter AL, Gubbay JB. Evaluation and Comparison of Multiple Test Methods, Including Real-time PCR, for Legionella Detection in Clinical Specimens. Front Public Health 2016; 4:175.
[3] Cristovam E, Almeida D, Caldeira D, et al. Accuracy of diagnostic tests for Legionnaires' disease: a systematic review. J Med Microbiol 2017; 66:485.
作者:武渊 金文婷 马玉燕;审阅:胡必杰 潘珏
本文转载自订阅号「SIFIC感染视界」(ID:sific2007)
原链接戳:探案丨40年后“这个杀手不再冷”



