
摘要
患者女,25岁,剖宫产后1 d突发心跳呼吸骤停,诊断为下肢深静脉血栓形成合并肺栓塞。经心肺复苏、阿替普酶溶栓,建立体外膜氧合(ECMO)体外循环和抗凝等治疗后,症状好转出院。住院期间完善肿瘤标志物无明显异常,抗核抗体谱、抗中性粒细胞胞质抗体、抗肾小球基底膜抗体均无明显异常,抗心磷脂 IgM 抗体为73.86 MPL,3个月后复查抗心磷脂IgM 抗体22.92 MPL,采用全外显子基因测序检出F5/NM_000130.4基因c.2032A>G(p.Lys678Glu)杂合错义突变。
患者女,25岁,因「先兆临产,孕1产0,孕周38+」于2020年11月24日入院待产。停经以来无阴道流血,无胸闷心悸,无畏寒发热、下肢浮肿等不适。患者既往体健,否认遗传疾病史,否认静脉血栓栓塞、肺动脉栓塞、脑梗死、复发性流产家族史。体格检查:体温36.9 ℃,呼吸 19 次/min,脉搏 90 次/min,血压 114/77 mmHg(1 mmHg=0.133 kPa),体重指数26.84 kg/m2。心律齐,双肺呼吸音清,双下肢无明显水肿,皮肤未见瘀点瘀斑。血常规、肝肾功能、电解质、C 反应蛋白未见明显异常;凝血功能:纤维蛋白原 5 g/L,D-二聚体 2.48 mg/L。
入院后建议经阴道试产,2020年11月25日因胎膜破裂,羊水Ⅱ度污染,不能排除胎儿宫内窘迫,行子宫下段横切口剖宫产术,术中出血300 ml,手术顺利,成功娩出胎儿。患者术后一般情况良好,可自行下床活动。26日晚22:38上厕所时突发胸闷气急,唇青紫,吸氧,测血压79/43 mmHg,血氧饱和度95%,心率138次/min。22:51患者呼吸心跳骤停,行心肺复苏、气管插管、肾上腺素静脉注射,4 min后心跳恢复,43 min后再次心跳停止,继续心肺复苏后恢复自主心律。紧急行床旁超声示右心增大,左心室收缩功能减低(射血分数约49%),三尖瓣中重度反流,肺动脉压力增高,RVSP为53 mmHg。下肢静脉彩色多普勒超声:左侧股总静脉近股隐交界处附壁可见范围4.3 cm×0.5 cm 稍低回声,考虑血栓。D-二聚体15.55 mg/L。
初步诊断考虑高危肺栓塞,左下肢深静脉血栓形成,立即予阿替普酶 50 mg 静脉泵注溶栓治疗。查肌钙蛋白I 2.042 ng/mg;肌酸激酶-MB 226 U/L;N末端B型钠尿肽原3 424.07 ng/L;血气分析:pH值为6.887,PaO2 31.4 mmHg,PaCO2 109 mmHg;肌酐 166 μmol/L;天门冬氨酸氨基转移酶2 654 U/L,丙氨酸氨基转移酶1 513 U/L。
患者生命体征不稳定,溶栓后仍需要大剂量血管活性药物维持血压及心率,紧急于床边留置动脉-静脉体外膜氧合(VA-ECMO)。同时行床边持续肾脏替代治疗(CRRT),呼吸机辅助通气,抗感染、护胃、补液抗休克等治疗。
11月28日患者循环氧合改善,ECMO 撤机。11月29日CT肺动脉造影(CTPA)示:右下肺动脉、左上肺动脉分支及左下肺动脉分支充盈缺损,考虑肺动脉栓塞(图1,2)。继续肝素CRRT抗凝,维持APTT 75 s左右。12月5日调整为华法林3 mg口服,1次/d,桥接肝素抗凝治疗。完善肿瘤标志物无明显异常,抗核抗体谱、抗中性粒细胞胞质抗体、抗肾小球基底膜抗体无明显异常,查抗心磷脂 IgM 抗体 73.86 MPL、抗β2 糖蛋白 1 IgM 抗体 35.78 SMU,考虑抗磷脂综合征。
患者于2020年12月31日出院,出院后华法林维持治疗。
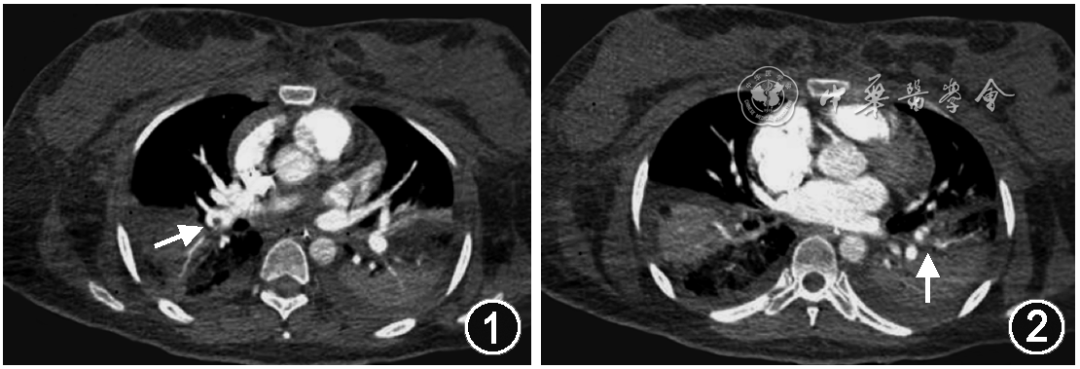
图1,2 2020年11月28日,溶栓后2 d后患者CT肺动脉造影可见肺动脉残余栓塞(箭头所示)
2021年1月13日测蛋白S活性33.0%(参考值为59%~118%),蛋白C活性88.6%(参考值为70%~140%),抗凝血酶Ⅲ活性为83.3%(75%~125%)。3个月后复查抗心磷脂IgM 抗体22.92 MPL,抗β2 糖蛋白 1 IgM 抗体2.84 SMU;蛋白S 活性<16%;同时完善遗传性易栓症基因检测。采用全外显子基因测序,检出F5/NM_000130.4基因c.2032A>G(p.Lys678Glu)杂合错义突变。使用SIFT及Polyphen-2软件对蛋白功能进行预测,结果分别为有害和疑似有害。予华法林长期抗凝治疗,维持国际标准比值(INR)2~3,患者一般情况良好,未再发血栓栓塞。
讨论
孕产妇发生静脉血栓栓塞(VTE)的风险是普通人群的5~6倍,妊娠期VTE的发生率约为1.2‰[1]。产后肺栓塞罕见,但死亡率高,是孕产妇死亡的主要危险因素。
易栓症是指因各种遗传或获得性因素导致容易发生血栓形成和血栓栓塞的病理状态。遗传性易栓症包括抗凝蛋白缺陷如蛋白S、蛋白C缺陷、活化蛋白C抵抗(因子Ⅴ Leiden突变)、凝血酶原G20210A突变、纤溶蛋白缺陷、凝血因子水平升高等。易栓症相关获得性疾病包括抗磷脂综合征、自身免疫性疾病、恶性肿瘤、慢性肾病、急性卒中等。肥胖、高龄、手术、骨折、创伤是临床常见的获得性易栓因素[2]。本例患者肺栓塞的发生与剖宫产手术、产褥期、体重超重有关,但其为年轻女性,既往体健,为明确肺栓塞病因,我们对其进行易栓症筛查。
抗磷脂综合征(APS)是由抗磷脂抗体(aPL)引起的以动静脉血栓形成、反复妊娠失败、血小板减少为主要表现的临床综合征。抗磷脂抗体包括狼疮抗凝物抗体(LA)、抗心磷脂抗体(aCL)、抗β2糖蛋白1等抗体[3]。抗磷脂综合征中,抗磷脂抗体的主要靶点是β2糖蛋白(β2GPI),当抗磷脂抗体与细胞表面的β2GPI结合后会导致一系列促进炎症、血栓形成的病理反应,可能的机制包括:aPL抗体抑制活化蛋白C;与血小板结合并促进血小板活化;aPL抗体诱导黏附分子表达和单核细胞黏附,导致组织因子表达;aPL抗体激活补体通路,导致炎症和血栓形成[4, 5]。
抗磷脂综合征诊断需满足至少1个临床标准和1个实验室标准,临床标准包括血栓事件或妊娠并发症,实验室标准包括间隔12周以上监测抗磷脂抗体中、高滴度升高[6]。本例患者抗心磷脂 IgM 抗体 73.86 MPL,抗β2 糖蛋白 1IgM 抗体滴度轻度升高,3个月后复查抗心磷脂IgM 抗体22.92 MPL,未达到APS诊断标准。检索相关文献,1例抗心磷脂抗体升高致肺动脉主干栓塞患者既往无血栓事件及血小板减少,在溶栓、华法林抗凝、抗血小板和免疫抑制治疗5周后死于右心室功能衰竭和呼吸衰竭[7]。Ulvestad等[8]报道了1例干燥综合征患者感染甲型流感病毒后出现抗心磷脂抗体升高导致肺栓塞。Ryan等[9]同样报道了抗心磷脂抗体IgG升高合并肺栓塞的病例。
蛋白S是由肝脏合成的一种维生素K依赖的单链糖蛋白,在血浆中以游离蛋白S和与C4b结合蛋白(C4BP)结合的结合蛋白S的形式存在。游离蛋白S可以作为蛋白C的辅因子灭活Ⅴa、Ⅷa因子发挥抗凝作用[10]。蛋白S是维生素K依赖性蛋白质,在华法林治疗后减少。在血栓急性期及华法林抗凝治疗期间,蛋白S检测结果仅具有排除诊断价值。本例患者蛋白S活性明显下降,病程中未停用华法林,其检测结果对诊断意义有限。完善基因检测后未见PROS1基因缺陷,排除先天性蛋白S缺乏症。查阅相关文献,有学者发现抗磷脂抗体阳性的患者游离蛋白S水平下降[11, 12],研究结果表明在类风湿性关节炎、缺血性脑卒中患者中,aCL抗体阳性患者与游离蛋白S降低存在显著相关性[13, 14],这可能与aCL增加了C4BP对S蛋白的亲和力有关[15]。此外,蛋白S在妊娠期存在生理性下降,在分娩时活性降至最低,在产后6周恢复正常[16, 17]。本例患者在产后49 d测定蛋白S活性下降,产褥期后复查蛋白S活性仍低于正常值,蛋白S活性下降考虑为aCL抗体阳性及华法林治疗的共同作用。
遗传性易栓症存在种族差异,亚洲地区以抗凝血酶缺陷、蛋白C、蛋白S、血栓调节蛋白缺陷为主,F5 Leiden和F2 G2021A突变在我国人群罕见[2]。F5基因编码凝血因子Ⅴ,位于染色体1q24.2,包含25个外显子[18]。FⅤ是一种血浆糖蛋白,由凝血酶激活为活化形式FⅤa,作为Ⅹa因子的辅因子将凝血酶原转化为凝血酶,在凝血途径中发挥作用。活化蛋白C(APC)是一种天然抗凝蛋白,在蛋白S的作用下灭活Ⅴa和Ⅷa因子,从而使凝血酶生成减少。APC通过裂解Ⅴa因子的3个氨基酸位点R306,R506和R679使其失活[19]。F5 Leiden突变是指F5基因外显子10第1691位的点突变:G➝A,导致F5基因506位的精氨酸被谷氨酸取代,点突变导致活化蛋白C不能裂解Ⅴa因子,从而使凝血酶生成增加[20, 21]。F5 Leiden突变在高加索人群中是最常见的遗传性易栓症,杂合子率为5%,纯合子率为1/5 000,静脉血栓形成风险在杂合子个体中增加3~7倍,纯合子中增加80倍。这种血栓形成风险在妊娠、口服避孕药、蛋白S缺乏、高同型半胱氨酸血症时增加[22]。目前,F5有243个不同的致病突变位点被报道(http://www.hgmd.cf.ac.uk/ac/gene.php?gene=F5)。在对本例患者的筛查中发现F5基因杂合错义突变,F5第2032位碱基由A突变为G,导致第678位赖氨酸错义突变为谷氨酸。该位点在正常东亚人群中的突变频率为0.002 7。使用SIFT及Polyphen-2软件对蛋白功能进行预测,结果分别为有害和疑似有害,国内外未见相关报道,其致病性有待进一步研究。
本例患者存在多种易栓因素,包括剖宫产、超重、抗心磷脂抗体阳性、凝血因子5基因突变,易栓因素的合并存在造成了患者产后突发致死性肺栓塞。临床工作中,对于年轻肺栓塞患者,应尽可能完善易栓症的相关实验室检查,必要时完善易栓症相关基因测序。在已知危险因素不能解释血栓事件严重程度时,可进一步筛查病因,这有助于指导抗凝方案及抗凝时程,对预防血栓复发及并发症有重要意义。
参考文献(略)
作者:张若男 孔铖英 陈绣瑛 应可净;单位:浙江大学医学院 浙江大学医学院附属第四医院呼吸与危重症医学科
引用本文: 张若男, 孔铖英, 陈绣瑛, 等. F5因子突变致产后致死性肺栓塞1例 [J] . 中华结核和呼吸杂志, 2023, 46(7) : 708-711. DOI: 10.3760/cma.j.cn112147-20230417-00181.
本文转载自订阅号「中华结核和呼吸杂志」(ID:cmjlung)
* 文章仅供医疗卫生相关从业者阅读参考
本文完
责编:Jerry



