高手出招
你希望见到听到最顶级专家的查房、会诊和疑难病例讨论吗?当你遇到无解的医学难题时,最想得到谁的帮助?看这里,专业高手会让你眼界大开,拨云见日。
患者张某某,男,12岁,江苏籍,因“活动后胸闷气促两年,进行性加重紫绀2月”于2015年9月15日入院。
现病史:
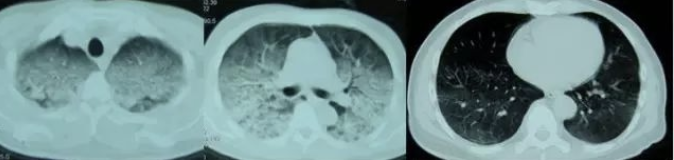
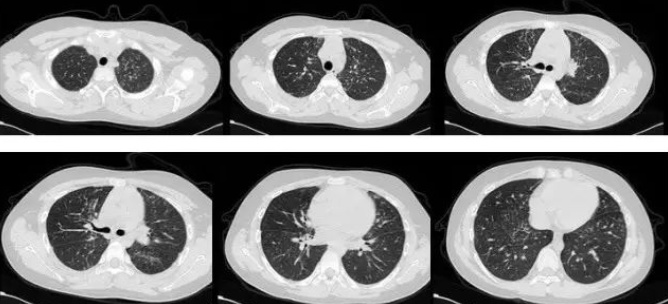
患者2年前无明显诱因出现活动后胸闷气促,偶有发热、干咳等不适,反复于当地诊所就诊,予以输液治疗(具体不详)后稍好转。1年前患者自觉胸闷气急症状加重,就诊于南京某儿童医院,胸片(图1)及胸部CT(图2)检查提示双肺间质性改变,于该院行经皮肺穿刺活检及外科胸腔镜活检后,病理(图3)明确诊断为肺泡蛋白沉积症,予以支气管镜下肺泡灌洗后,患者自觉症状好转,遂出院。近2月,患者症状逐渐加重,静息状态下也出现胸闷气促症状,为进一步诊断和治疗来我院就诊。
图 1 胸部X线(2014-7-21)
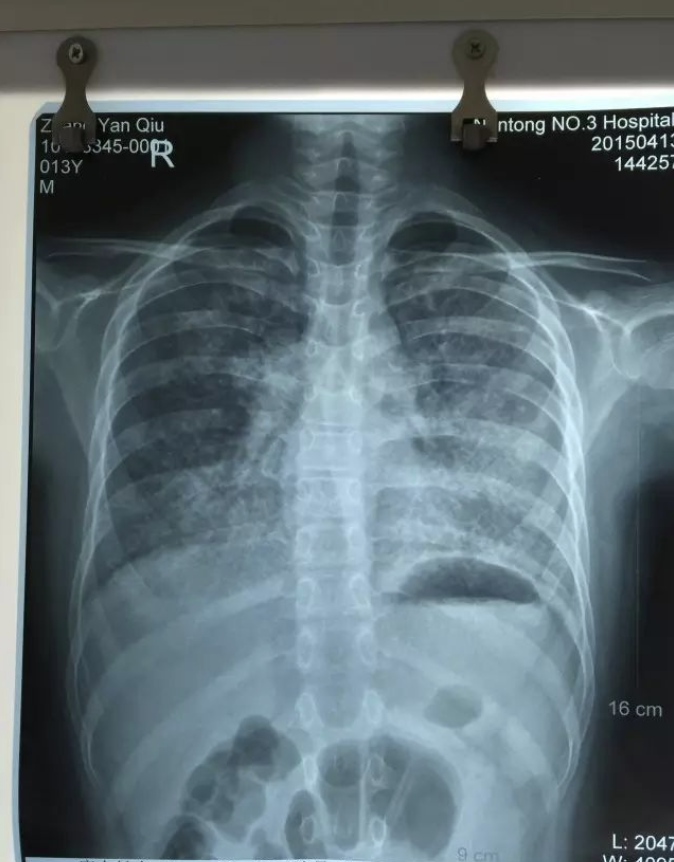
图 2 胸部CT(2014-8-29)

图 3 胸腔镜肺活检HE染色见肺泡间隔正常,肺泡内充满大量嗜伊红的无结构物质,PAS染色阳性
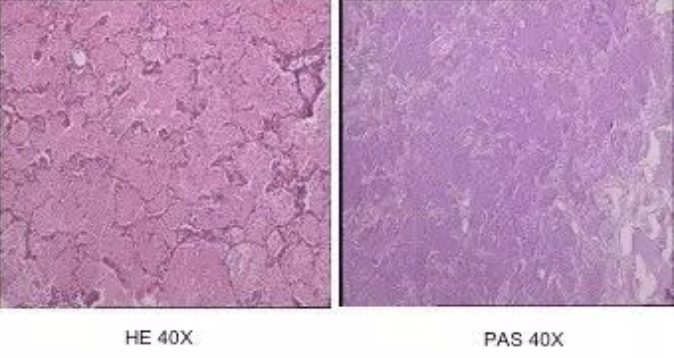
既往史、家族史及个人史:
既往体健,否认肝炎、结核等传染病史;否认外伤史输血史;否认食物及药物过敏史。家族无遗传性疾病史。生长于原籍,小学生,预防接种史随社会。
体格检查:
T 36.5℃, P 140bpm, R 40bpm, BP 90/60mmHg, 身高143cm,体重36Kg,BMI 17.6,神志清楚,精神萎靡,呼吸急促,家属背入病房,全身皮肤、甲床及粘膜紫绀明显,双肺呼吸音清未闻及干湿啰音。心率140bpm,律齐,各瓣膜区未闻及杂音。腹部平软,压痛、反跳痛阴性,移动性浊音阴性。四肢及浅表淋巴结未见异常。6分钟步行试验(高浓度面罩吸氧10L/min):85米。
辅助检查:
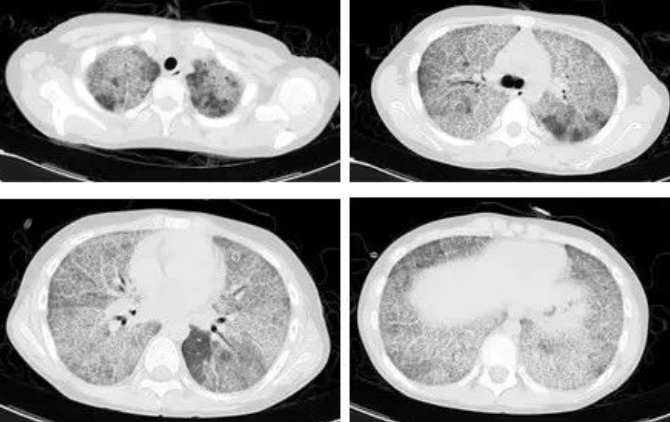
血常规:9.87×10^9/L,N 62.3%,HGB 182g/L,PLT 310×10^9/L,肾功能未见明显异常,肝功能LDH 504U/L,其余正常;乙肝、梅毒、HIV、丙肝、风湿免疫全套均为阴性;心脏彩超:FS 37%,EF 67%,心脏各房室大小正常,心脏收缩功能正常;心电图:窦性心动过速;动脉血气分析(静息吸空气):pH 7.377,PaCO2 37.7mHg,PaO2 36.1mmHg,BE-2.9mmol/L,HCO3 21.9mmol/L;动脉血气分析(高浓度面罩吸氧10L/min):pH 7.370,PaCO2 47.7mHg,PaO2 65mmHg,BE-3.9mmol/L,HCO3 21.8mmol/L;胸部CT(图4):符合肺泡蛋白沉积症表现。
图 4 胸部CT(2015-9-16)
入院诊断:
特发性肺泡蛋白沉积症
1、Ⅰ型呼吸衰竭
2、继发性红细胞增多症
诊断依据:
1、患者儿童,起病隐匿,病程长;
2、2年前无明显诱因起病,以进行性胸闷气促为主要症状,反复抗感染治疗无效;
3、体格检查显示体格消瘦,发育不良,主要表现为缺氧体征,6分钟步行试验85米;
4、辅助检查提示红细胞增多,胸部CT提示双肺地图征和碎石征,心脏及纵膈淋巴结未增大,胸腔镜病理提示符合肺泡蛋白沉积症表现。
鉴别诊断:
1、弥漫性类脂性肺炎 病因:有油脂吸入病史;临床表现:急性或亚急性起病,以胸闷气急、咳嗽、呼吸困难为主要表现;胸部X线表现为双下肺为主的片状影;胸部CT可表现为双肺地图征、碎石征,支气管充气征阳性;支气管肺泡灌洗液可见油脂,PAS染色阴性。(图5)
2、弥漫性肺部感染(PCP、细菌性肺炎、支原体肺炎等) 病因:病原菌感染;临床表现:急性或亚急性起病,以咳嗽咳痰、呼吸困难为主要表现;胸部影像学表现为多形态;痰液涂片、培养或血清抗原抗体检查可明确诊断。
3、弥漫性肺出血 病因:各种原因导致的肺内弥漫性出血(Goodpasture综合征、HIT、特发性含铁血黄素沉着症等);临床表现:起病隐匿,症状由轻至重均可,可仅有气急或/和咯血;胸部X线表现为双肺多发片状影;胸部CT可表现为双肺地图征、碎石征;支气管镜下肺泡灌洗检查可明确诊断。(图6)
图 5 类脂性肺炎(石蜡油)胸部CT表现为碎石征和地图征,BALF脂质染色见脂滴
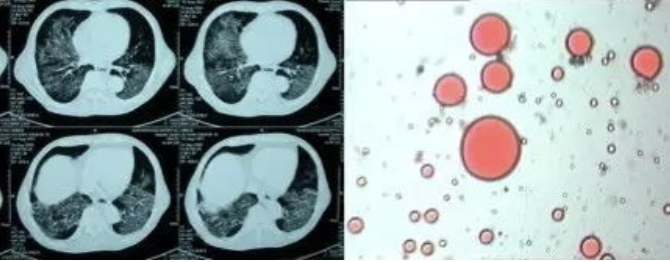
图 6 HIT双肺弥漫性出血治疗前后
治疗方案:
肺泡蛋白沉积症的标准治疗方案为全麻下全肺灌洗术,而近年来基础和临床研究显示雾化吸入或皮下注射GM-CSF对部分患者(约75%)有效。对该患者损伤最小的治疗方案是吸入/皮下注射GM-CSF,但GM-CSF起效时间较慢,一般需要1~2个月才能逐渐见效。该患者病情较重,吸空气情况下动脉血氧分压仅为36.1mmHg,目前的状态不一定能够支持患者坚持到GM-CSF起效。
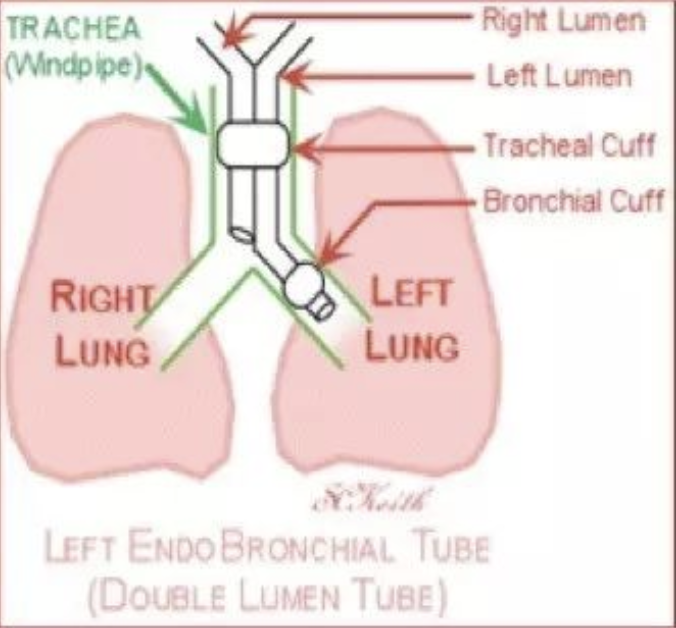
如果选用全麻下全肺灌洗术,如图7所示,术中需要进行单肺通气,一侧肺通气,对侧肺灌洗,但患者氧储备功能极差,预计患者单肺通气不能保证患者氧合。在术中加用ECMO可以解决氧合问题,但患者是儿童,我院对于儿童ECMO经验不足,需要进行术前相应的准备。
图 7 全麻下全肺灌洗术示意图
最终,经过科室反复讨论,麻醉科、儿科、胸外科、体外循环等多科室会诊,并就儿童ECMO问题多次请教詹庆元教授后,我们决定选择全麻下全肺灌洗术,术中加用ECMO,术后使用GM-CSF吸入治疗的方案治疗该患者。
2015年9月24日,首先行全麻下右全肺灌洗术,双腔气管插管建立机械通气,FiO2 100%情况下,患者PaO2 55.6mmHg,随后建立右侧股V-A ECMO,转速2690RPM,流量1.57LRM,患者氧饱和度维持在90%以上。再行全麻下右全肺灌洗术,使用自主改良的灌洗管路,在三小时灌洗时间内,总共灌洗54L 37℃生理盐水,回收率97%,灌洗液如图8。
图 8 全肺灌洗灌洗液由浊变清

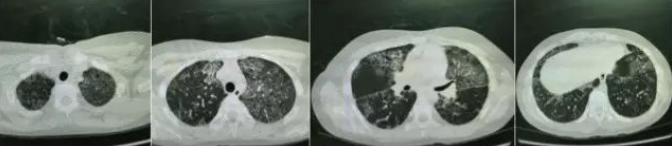
右肺灌洗结束半小时后ECMO停机,ECMO转流时间共3.5小时。术后更换6.5号气管,带管回呼吸ICU,第二天拔管成功,复查胸部CT(图9)见右肺较前明显改善。5天后,再行全麻下左全肺灌洗术,灌洗时间3小时,总共灌洗54L 37℃生理盐水,回收率99%,术后第二天脱机拔管,复查胸片及胸部CT(图10)双肺较前明显好转。复查动脉血气分析(静息吸空气):pH 7.398,PaCO2 40.1mHg,PaO2 78.5mmHg,BE-3.0mmol/L,HCO3 25.4mmol/L。
术后四天予以出院,出院后予以GM-CSF 375ug雾化吸入Qd 连续5月。
图 9 全麻下右全肺灌洗术后复查胸片和胸部CT
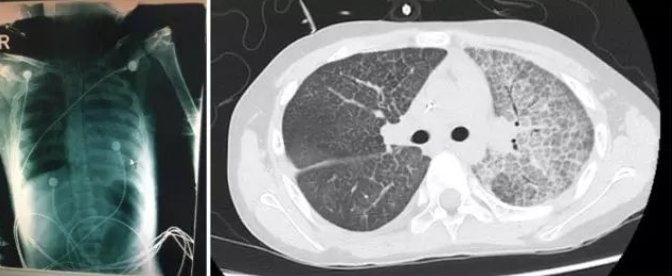
图 10 双全肺灌洗术后复查胸部CT
治疗效果:
2016年2月22日复诊,T 36.6℃,P 75bpm,R 16bpm,BP 92/65mmHg, HGB 132g/L,身高150cm,体重52Kg,BMI 23.1,6分钟步行试验540米,动脉血气分析(静息吸空气):pH 7.40,PaCO2 40.2mHg,PaO2 102mmHg,BE-3.1mmol/L,HCO3 26.7mmol/L,胸部CT(图11)双肺散在少许毛玻璃样改变,较前明显好转。
图 11 复查胸部CT(2016-2-22)
(文/第二军医大学附属长海医院 张伟)
高手支招:上海交通大学附属第一人民医院 李强教授
肺泡蛋白沉积症分原发性、继发性和特发性三种类型,约85%的患者是特发性。对于该患者,我们排除其为原发性或继发性的原因如下:原发性肺泡蛋白沉积症的病因是新生儿由于基因突变导致SP-B合成异常,从而导致肺泡巨噬细胞吞噬功能障碍,进而影响肺泡表面活性物质的代谢,造成肺泡内类脂样物质的堆积,引发患者低氧等症状。该类患者一般发病年龄低,多为新生儿发病,治疗效果较差,该患者从年龄上基本不考虑原发性肺泡蛋白沉积症可能。继发性肺泡蛋白沉积症多继发于特殊感染(真菌、结核等)或金属粉尘的吸入,诱发患者巨噬细胞吞噬障碍,进而造成发病。该患者病史中无特殊感染或金属粉尘吸入病史,未发现明确的继发因素。
该患者在诊断时依靠外科胸腔镜才明确诊断,但是对于多数肺泡蛋白沉积症患者,通过典型的临床症状、胸部CT表现以及支气管镜下行支气管肺泡灌洗和/或肺活检,就可以明确诊断。在支气管镜下诊断的阳性率并不低于外科胸腔镜或开胸肺活检,但对患者的损伤明显减少。
该患者治疗中的难点是儿童、缺氧严重,氧合指数仅为55.6,使用GM-CSF治疗需要较长时间,在药物起效前患者随时可能症状加重而失去治疗的机会。如果使用全麻下全肺灌洗术,患者在单肺通气和灌洗结束肺复张阶段,氧合可能不足以支持其生命体征。所以最后确定了治疗方案是WLL+ECMO+GM-CSF的综合治疗方案。治疗过程中,结合我们全肺灌洗术的经验,改装了灌洗装置,使得灌洗流量达到18L/min,单侧肺3小时灌洗量达到54L,双侧肺总共108L生理盐水,灌洗总量达到了患者体重的3倍。大灌洗量保证了灌洗效果,在双肺灌洗结束后,患者恢复了正常生活。在后续治疗中,因患者仍有残留部分肺泡蛋白沉积,为了阻止病情的发展,加用了GM-CSF雾化吸入治疗,也取得了较好的疗效。
该患者的治疗成功是在多科室协作下,根据患者的病情进行个体化方案的设计,并在治疗中根据患者实际情况进行治疗方案的调整才最终取得的成果。团队合作是我们取得成功的法宝。



