
编前语
为什么肺部有利于吸入药物?人工气道和机械通气对呼吸系统和雾化吸入治疗会产生哪些影响?如何规范化雾化吸入治疗技术?不同情况下的雾化治疗操作方法你都了解吗?在雾化治疗时可不用关闭加热湿化器的原因是什么?
在不久前的中华医学会呼吸病学分会第五届全国呼吸危重症论坛上,国家呼吸疾病医疗质控中心、北京医院呼吸与危重症医学科李燕明主任讲解了雾化吸入治疗在有创机械通气患者中的临床应用,《呼吸界》特此整理分享。
吸入治疗发展有许多里程碑事件:可追溯到4000年前
雾化吸入治疗的历史悠久,最早可以追溯到4000年前的印度。在公元前1554年古埃及已经开始使用吸入莨菪烟雾治疗呼吸困难。1940年Charles Hudson发明了世界第一个小容量喷雾器The PEN-I-SOL® Inhaler,人工吹制的玻璃产品手持式玻璃球雾化器。
在1955年,压力定量吸入剂(pDMI)问世,使用的药物是β受体激动剂。之后发生了在历史上非常重要的异丙肾吸入剂事件,发现对于哮喘患者来说,吸入异丙肾后哮喘病死率上升400%。上世纪70年代,吸入糖皮质激素(ICS)出现,成为哮喘的治疗历史上具有里程碑的发现,奠定了现代哮喘治疗的方式和药物选择。
上世纪90年代后一系列药物应用于临床,吸入装置类型不断更新和改进,包括定量加压吸入剂、碟式干粉吸入剂、筛孔雾化器等。贯穿雾化吸入治疗的整个发展过程,既有药物的改进,也有技术的改进。
为什么雾化吸入对肺部如此重要?
肺部有利于吸入药物的因素与基础的解剖学和生理学特征有关,由于肺泡面积大、气血屏障薄,药物吸收迅速;首过效应少、酶活性低代谢作用少;吸入药物可直接作用于靶部位,起效快、药量少于全身、全身副作用少。
对于重症或机械通气患者来说,雾化吸入治疗的目的为以下几点
(SHAPE工具指导应用)
S:Relief airway spasm,解除支气管痉挛,缓解咳嗽、咳痰、喘息等症状;
H:Humidify,湿化气道;
A:Antiinflammation,anti-infection 抗炎,抗感染;
P:Prevent,预防呼吸系统并发症,如气道炎症、梗阻、肺不张、感染、窒息等;
E:Expectorant 祛痰。
「人工气道/机械通气」对呼吸系统和雾化吸入治疗会产生哪些影响?
对呼吸系统的影响——可使上气道功能丧失
建立人工气道和进行机械通气这种临床操作本身会对呼吸系统造成一些影响,比如上气道功能丧失,包括发声受限、需要额外加温加湿、咳嗽反射减弱、气道损伤;支持肺通气的同时增加了气道阻力、气道痉挛或水肿、机械通气相关肺损伤、下呼吸道黏膜、纤毛受损、呼吸机相关性肺炎等。临床上需要一些治疗措施减轻或防止这些问题发生,其中雾化吸入治疗措施极其重要。
雾化吸入治疗的重要性:99%的ICU医生会在机械通气中使用雾化治疗
这是2013年发表的一项关于ICU医生在机械通气中是否选择雾化吸入治疗的全球调查(n=854例),涵盖70个国家共计611个ICU科室。
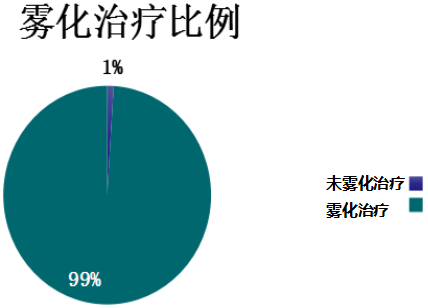
调查发现:99%的ICU医生会在机械通气中使用到雾化治疗,也就是说雾化吸入治疗作为在机械通气患者中一项常规且重要的临床治疗手段。其中43%仅使用小容量雾化器(nebulizer),2%仅使用加压定量雾化吸入器(metered dose inhalers),54%两种雾化器都使用。最常用的雾化药物是支气管扩张剂和糖皮质激素。
体位、仪器的选择、温度湿度、吸气气流、呼吸方式都可能对雾化吸入治疗的效果产生影响:
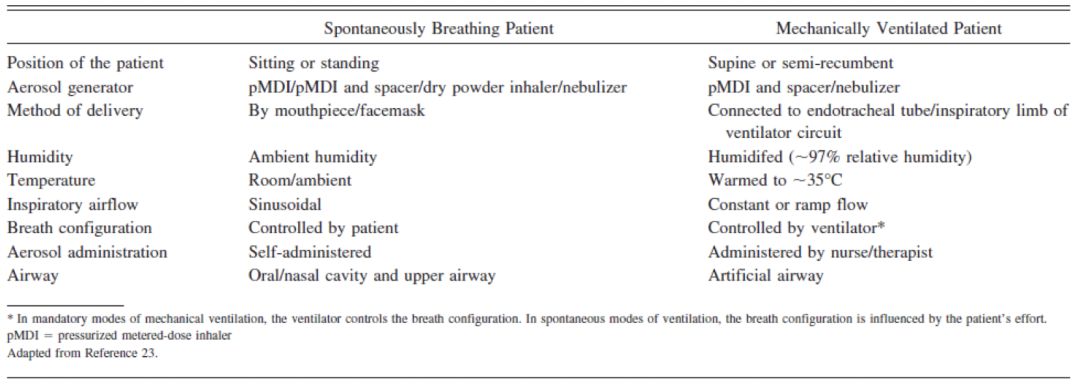
建立人工气道和机械通气会对雾化治疗本身产生一系列影响,包括疗效和药物输送。与自主呼吸的患者不同,机械通气患者在雾化治疗方面有其特殊性。比如,IMV患者只能仰卧位或半卧位;不能使用干粉雾化器;温度和湿度恒定,不受环境的影响;只能通过人工气道进行气体输送。以上这些问题都可能对雾化吸入治疗的效果产生影响,同样,雾化吸入治疗本身也会对机械通气产生影响。
临床上有哪些细节需要我们关注?
1、机械通气雾化给药存在许多不规范之处
调查显示:
①77%未调整机械通气参数和设置;
②仅65%在呼气端添加了过滤器,这其中有28%未曾更换过过滤器;
③22%会在雾化给药时关闭加热加湿器;
④关于雾化颗粒大小、雾化输出和肺部沉积的知识非常少。
雾化吸入治疗技术开展的程度如何以及是否规范,对ICU患者的预后有重要影响。
2、影响气管插管患者有效雾化的因素
雾化治疗装置、呼吸机模式及设置、人工气道、呼吸机管路以及患者相关因素都会对治疗效果产生影响。如在雾化治疗之前,需要对气道痰液进行清理,否则会对雾化治疗的过程和肺部沉积造成影响,还有加温加湿器、吸入气体密度、雾化器在呼吸回路中的连接位置与方式,甚至包括气管插管型号等问题。
3、机械通气患者使用雾化药物的相关重要问题
人工气道改变了气溶胶输送的环境和方式、雾化治疗对机械通气的影响如何、如何保证药物在下呼吸道的沉积、各雾化装置的链接、不同雾化方式的优缺点……这些是临床医生需要关注的问题。
我国颁布了很多雾化相关专家共识,以下只是一部分
2014年中华医学会呼吸分会呼吸治疗学组发布了《机械通气时雾化吸入的专家共识(草案)》。






对专家共识内容进行简单解读
> 有创机械通气患者可以选择哪些雾化装置?
最主要的是小容量雾化器SVN(small volume nebulizer),包括喷射雾化器、超声雾化器和震动筛孔雾化器,另外还有定量吸入器(MDI)。

> 为什么小容量雾化器在机械通气患者中应用最广泛?
定量吸入器使用药物有限,而小容量雾化器有多种药物选择,可使用的雾化吸入药物包括,支气管舒张剂、糖皮质激素、抗菌药物、表面活性物质、黏液溶解剂等。使用范围广,包括喷射雾化器、超声雾化器以及震动筛孔雾化器。
> 喷射、超声、震动筛孔雾化器的基本原理有什么不同?
1、喷射雾化器
喷射雾化器原理简单,压缩气体高速运动通过狭小开口,局部负压在气流出口旁因虹吸作用将吸入容器内的液体排出,遭遇高压气流时被冲撞裂解成小气溶胶颗粒,遇到挡板时液体冲撞粉碎,形成药雾颗粒。最主要的是有一个气动来触发整个雾化器的工作。

2、超声雾化器

现在使用超声雾化器也很多,它是通过雾化器底部晶体换能器将电能转换为超声波声能(电力驱动),产生震动并透过雾化罐底部的透声膜,将容器内的液体震动传导至溶液表面,使药液剧烈振动,破坏表面张力,形成无数细小气溶胶颗粒释出。
3、震动筛孔雾化器

震动筛孔雾化器效果比较好。采用超声振动薄膜使之剧烈振动,同时通过挤压技术使药液通过固定直径的微小筛孔,形成无数细小颗粒释出。保证了颗粒的直径就保证了输送,这是最主要的一个特点。
> 做有创机械通气时,如果要用到小容量雾化器,首先要关注使用的呼吸机是否具有雾化功能
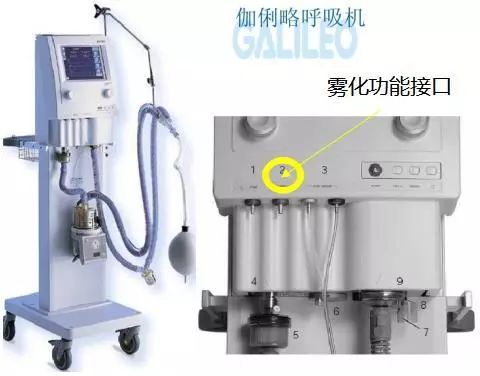
伽利略呼吸机
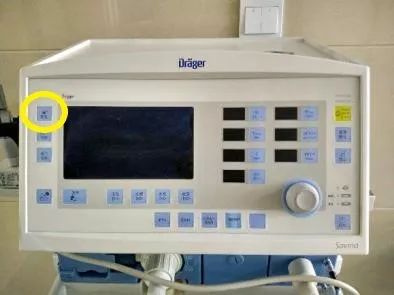
Drager呼吸机雾化功能
Drager、伽利略等呼吸机等配备了雾化功能。雾化器的驱动气源由呼吸机吸气相气流中的一个分支提供,是呼吸机给患者输送潮气量的一部分,不需要使用外接驱动源。因此它不会影响呼吸机工作,也不造成气溶胶的浪费,但驱动压力低,降低喷射雾化器效率。
> 机械通气呼吸机未配备雾化功能时如何选择外接驱动源?
临床常用的PB840、Simens,Servo等,未配备雾化功能,雾化时需使用外接驱动源。
对于喷射雾化器,在机械通气基础气流上再外加一个气流,这样会增加基础气流,易引起患者触发不良;同时可能增大VT,影响呼吸机供气;增加气溶胶浪费;对于慢阻肺患者来说,尽量采用压缩空气驱动,如果外接压缩氧气,会增加吸入氧浓度,可能会带来氧浓度过高的问题,这种情况可能需要调整呼吸机参数:根据情况适当下调容量、压力,氧浓度等。对于电力驱动来说,也会造成气溶胶浪费。
> 《机械通气时雾化吸入的专家共识(草案)》中有关小容量雾化器提到了以下四点:
推荐意见1:使用未配备雾化功能的呼吸机时,如需进行雾化吸入,建议选择定量吸入器、超声雾化器或震动筛孔雾化器进行雾化吸入,以免影响呼吸机的送气功能(推荐级别:E级)。
推荐意见2:如需使用额外气源驱动的喷射雾化器,需适当下调呼吸机预设的容量或压力;密切观察患者,如出现触发不良造成通气不足,需更改模式或支持力度,以保证有效通气量。对慢阻肺患者,尽量采用压缩空气驱动;如采用氧气驱动,需适当下调呼吸机预设吸氧浓度(推荐级别:E级)。
推荐意见3:应用持续产生气溶胶的雾化器时,建议关闭或下调基础气流量;当基础气流关闭时,建议将雾化器置于吸气肢管路距Y型管15cm处(通过研究认为这个位置对于整个雾化液体的沉积和输送是最好的);当基础气流存在时,建议将雾化器置于加热湿化器进气口处(推荐级别:E级)。
推荐意见4:使用小容量雾化器进行雾化吸入时,在呼气端连接过滤器以吸附气溶胶,避免损坏呼吸机内部精密部件;过滤器需定期检测或更换(推荐级别:E级)。
来看看不同情况下的雾化吸入操作方法
1、配备雾化功能的呼吸机通气下的雾化吸入操作

2、未配备雾化功能的呼吸机通气下的雾化吸入操作
准备物品与前面一样,但需要使用外接驱动源,如使用压缩氧气或压缩空气作为驱动源。建议将雾化器置于吸气肢管路距Y型管15cm处的效果是最好的。
雾化治疗的驱动压力:射流雾化需要压缩气体驱动。对慢阻肺患者,尽量采用压缩空气驱动。
3、外接雾化泵作为驱动雾化的操作
超声雾化器需要准备物品与前面一样,雾化连接管连接雾化器,同时连接压缩式雾化泵。

还有震动网筛式雾化器,它的储药罐可位于呼吸管路的上方,降低了雾化装置被管路污染的可能性,并且可以在雾化过程中随时增加药物剂量。但对于雾化来说,冷凝水倒灌至雾化器会造成污染、吸入。
使用小容量雾化器需要注意什么?
1、雾化液量不宜过满
雾化器属于小剂量雾化器,容量约10ml,雾化器过满将导致呼吸机驱动雾化器的气源压力不足以带动雾化器工作,或者无法使雾化液形成气雾,反而会降低雾化效能。
2、雾化时间不宜过长
雾化时间不宜过长,一般在15min左右。若雾化时间过长,容易导致患者触发不良,通气不足,造成呼吸困难加重。
3、呼吸机呼气端连接过滤器
建议在呼吸机呼气端连接过滤器,或关闭流量监测、取下流量传感器,避免损坏呼吸机内部精密部件;过滤器需定期检测或更换。
4、治疗中密切观察
密切观察患者,如出现触发不良造成通气不足,需将呼吸机模式更换为辅助-控制通气模式,并适当上调预设的呼吸频率,以保证有效通气量。雾化结束后恢复原参数模式。
5、喷射雾化器需下调呼吸机压力
如使用喷射雾化器,需适当下调呼吸机预设的容量或压力。
6、氧气驱动需下调呼吸机吸氧浓度
如采用氧气驱动,需适当下调呼吸机预设吸氧浓度。
共识中提到在呼吸机送气初摁压加压定量吸入器,一定要同步!

pMDI比较简单,最重要的是何时摁压。在呼吸机送气初摁压加压定量吸入器(同步),两喷之间间隔15秒(>15s);使用前上下摇动pMDI即可,两喷之间无需再次摇动。

机械通气应用pMDI时,宜选择腔体状储雾罐连接,可以增加药物沉积和增加药物使用效率。

将pMDI及储雾罐置于吸气肢管路Y型管处。
权衡利弊后,在雾化治疗时可不用关闭加热湿化器的原因是什么?

机械通气本身会对雾化治疗产生一些特有的影响,比如加热湿化,其实使用加热湿化器后雾化吸入时气溶胶在肺内的沉积量下降,但如果为避免上述情况而关闭加热湿化器,加温加湿的功能就没有了,干燥气体吸入会造成呼吸道黏膜损伤等不良反应。权衡利弊后,在雾化治疗时可不用关闭加热湿化器,可适当增加药量及次数去对抗可能因为加温加湿过程中造成药物的损耗。
另外输送气体的密度,应用低密度气体输送气溶胶可增加肺内沉积量(流速快导致湍流,低密度利于形成层流)。如果是气管切开的患者,脱机后雾化同时使用简易呼吸器辅助通气,可增加进入下呼吸道的药量。尽量减少呼吸机管路打折,避免使用直角弯头,减少药物在人工管路中的沉积。
呼吸机设置,对于呼吸机来说,要经过人工气道及气管插管,为了有效地输送气溶胶到下呼吸道,呼吸机输送的潮气量必须大于呼吸机管路和人工气道的容量,成人潮气量≥500ml即可;输送的流速低效果好,越高越容易形成湍流,容易在人工气道发生药物沉积,不易到达肺部。所以雾化吸入时呼吸机设置低流量和方波送气,以及较长的吸气时间,有利于气溶胶在肺内的沉积。
以下为一些有关机械通气时特有的影响因素的研究
有关呼吸机设置的研究发现:延长吸气时间与降低吸气流速可提高喷射雾化器输送药物效率(而非MDI)。

有关加湿器的影响的研究发现:呼吸机管路加湿较干燥管路会显著降低雾化微粒递送。

但是考虑到加热湿化对气道本身造成的影响,权衡利弊后,不需要关闭加热湿化器。
有关吸入气体密度的影响的研究发现:使用氦氧混合气作为驱动气体时,在机械性通气过程中使用pMDI增加了沙丁胺醇的沉积量;气体密度与药物沉积量成反比。

机械通气患者可以使用哪些常用的雾化吸入药物?

最近吸入抗菌药物又回到我们的视线,成为一个热点话题
回顾一下吸入抗菌药物的历史
在1946年青霉素(penicillin)吸入出现后,大家就在尝试更多的可能性。1981年,囊性纤维化患者中首个吸入抗菌药物RCT。1970年,首次报道气管插管内吸入抗菌药物,吸入多粘菌素对气管切开患者VAP有效。此后,出于对抗菌药物耐药的担心和对气道的影响,雾化吸入抗菌药物沉寂了一段时间。近来,由于耐药菌治疗的困难和并未发现明显耐药发生,雾化抗菌药物又回到人们的视线。
在国外文献报道中的吸入性抗生素:超适应证应用和FDA批准的吸入性抗生素
囊性纤维化:庆大霉素、阿米卡星、妥布霉素a、氨曲南赖氨酸b、脂质体阿米卡星;
机械通气:链霉素、庆大霉素、阿米卡星、头孢呋辛/头孢他啶、多粘菌素B、万古霉素、阿米卡星专利药物。
注:a和b为FDA已批准的吸入性给药。
雾化抗生素:影响靶器官剂量,输送,和粘膜相互作用的因素
装置和气体相关的因素:呼吸机的类型、呼吸触发方式、雾化器的设计、雾化器的材质、雾化器的容积、输送气体的气流特征、病人的呼吸模式、湿化装置、潮气量;
药物特征:微粒大小、脂溶性、粘度、PH、血浆渗透压、表面张力。
因此雾化治疗应当是「科学」与「艺术」的结合

我们要用正确的药物、合理的装置,同时需要患者的配合和合理的输送方式。
参考文献
[1] 机械通气(第三版);2012.
[2] 雾化吸入疗法急诊临床应用专家共识(2018)
[3] Ehrmann S, et al. Intensive Care Med. 2013. 39:1048–1056
[4] Respir Care 2017;62(10):1343–1367.
[5] 李洁. 等. 中国危重病急救医学. 2009, 21(4):211-214.
[6] AJRCCM 1997,156:3
[7] Myrna B Dolovich ,et al. Lancet. 2011; 377: 1032–1045.
[8] Michotte JB, et al.J Aerosol Med Pulm Drug Deliv. 2014 ;27(6):430-440.
[9] 机械通气时雾化吸入专家共识(草案). 中华结核和呼吸杂志. 2014. 37(11):812-815机械通气时雾化吸入治疗. 广州呼吸疾病研究所. 2017.
[10] Minerva Anestesiol 2002; 68:321.
[11] Am J Respir Crit Care Med Vol 168. pp 1205–1209, 2003
[12] Am J Respir Crit Care Med Vol 163. pp 109–114, 2001
[13] Critical Care (2016) 20:269
[14] Lucy B. Palmer MD, Aerosolized antibiotics in the intensive care unit. Clin Chest Med 32(2011)559-574
专家介绍

李燕明
北京医院呼吸与危重症医学科 副主任主持工作,感染科主任;中华医学会呼吸病学分会危重症学组委员,北京医学会呼吸病学分会常委,中国康复协会呼吸病学分会副主任委员,青年委员会主任委员,中华预防医学会呼吸病预防与控制专业委员会委员等,Allergy中文版主编。



